Ajuda: Perguntas frequentes
Aqui você encontra as principais dúvidas sobre nossos produtos
Escolha as dúvidas por marca:
Tenys Pé foi desenvolvido com ingredientes que agem eficazmente no controle da transpiração excessiva, eliminando fungos e bactérias que causam odores.
Quer dizer que nossos produtos não produzem efeitos colaterais como a irritação dos olhos.
Entre outros, os nossos repelentes protegem contra as picadas de insetos como o. Proteção de mosquitos testada para espécie Culex Quinquefasciatus e Aedes Aegypti, este último transmissor das doenças Dengue, Zika, e Chikungunya.
Conheça o Universo do Pé

Pés de idosos precisam de cuidados específicos
São os pés que sustentam cada história de vida, até a velhice chegar. Quando isso acontece, não é incomum que a parte inferior do corpo esteja “cansada” e precisando de cuidados específicos. Para continuar garantindo o bem-estar e a mobilidade dos idosos, a podoprofilaxia geriátrica entra em ação com conhecimentos próprios para essa fase. “O processo de senescência, ou seja, o envelhecimento, afeta todo o corpo, inclusive os pés. Com o passar do tempo, surgem alterações na pisada, calosidades, ressecamento da pele e das unhas, e enrijecimento das articulações”, explica a podóloga gerontogeriátrica Maria Eliza Henriques Silva. As mudanças são naturais. Segundo a especialista, é esperado que a pele fique mais fina e ressecada, além de as unhas engrossarem e até mudarem de cor – são fatores acarretados pelas modificações nas estruturas anatômicas e fisiológicas dos humanos ao longo da vida. “Isso inclui encurtamento dos tendões, sobreposição de dedos, queda na cabeça dos metatarsos e atrofia do coxim gorduroso - a camada adiposa localizada na planta dos pés com função de amortecer o antepé e o calcanhar, quando fazem contato com o solo -, tornando os pés mais sensíveis”, aponta. Questões particulares também influenciam essas mudanças. Entre elas, vale destacar doenças sistêmicas, transtornos de marcha, falta de cuidados com os pés e até traumatismos, que, muitas vezes, comprometem a integridade das unhas, pele, nervos, vasos sanguíneos e estruturas ósseas. Principais queixas dos idosos Durante os atendimentos, Maria Eliza Henriques Silva percebe que as queixas dos pacientes mais velhos seguem um padrão e costumam incluir: Dores nos pés; Calos doloridos; Calos dorsais; Unhas encravadas; Pé de atleta (frieira); Infecções fúngicas. “A prevenção e o tratamento adequado dessas condições são essenciais para evitar complicações maiores”, alerta a profissional. Por isso, ela recomenda: Higienização diária: com sabão neutro e água morna, seguida por secagem dos pés, principalmente entre os dedos; Corte correto das unhas: sempre retas, evitando os cantos para prevenir unhas encravadas; Hidratação: com cremes hidratantes próprios para a região, especialmente nas áreas mais ressecadas, como calcanhares e planta dos pés; Uso de calçados adequados: escolher os mais confortáveis, com boa largura e altura de salto adequada; Troca de meias: deve acontecer diariamente, preferindo tecidos que permitem a respiração da pele, como algodão; Avaliação diária dos pés: busca por calos, lesões, infecções ou alterações nas unhas para tratar precocemente; Atenção a sinais de infecção: sempre procurar o podólogo ao notar sinais de infecção, como vermelhidão, dor ou secreção nas unhas e/ou pele. Em contrapartida, é muito importante não cutucar ou retirar calos em casa sem orientação profissional e não usar produtos para tratamento de calosidades ou fungos, sem prescrição do podólogo, dermatologista ou ortopedista. Outra recomendação é evitar calçados inadequados que possam prejudicar a mobilidade, como sandálias sem suporte, sapatos muito apertados ou de bico fino. Adaptação aos novos cuidados Embora os cuidados com os pés ao longo da vida permaneçam os mesmos em muitas áreas, a velhice exige algumas adaptações, como um olhar mais atento nos pés, diariamente. Se o idoso não consegue fazer isso por conta própria, é necessário que um cuidador ou parente execute a tarefa para ele. “No atendimento podológico, a análise detalhada da pele e das unhas é essencial, e a podoprofilaxia é realizada com o auxílio de brocas e produtos adequados para cada tipo de pele e unhas”, comenta a especialista.

Canelite: o que é? E o que fazer para prevenir?
A palavra "canelite" está diretamente relacionada à corrida. Ela é um termo popularmente usado para se referir à dor ou inflamação nos músculos e tecidos da região da canela (perna inferior), especificamente ao longo da tíbia. Esse problema geralmente ocorre em pessoas que praticam atividades de alto impacto, como a corrida, especialmente quando há um aumento repentino na intensidade ou volume da atividade. A canelite pode ser causada por: Sobrecarga excessiva; Pisada inadequada; Uso de calçados inapropriados; Corrida em superfícies duras ou desiguais. Prevenir a canelite e melhorar o quadro, caso já tenha ocorrido, envolve algumas estratégias e exercícios que visam reduzir o estresse na região da canela, melhorar a força muscular e corrigir possíveis desequilíbrios. Aqui estão algumas dicas e exercícios que podem ajudar. Prevenção da Canelite Aumente a intensidade gradualmente: evite aumentar a carga de treino de forma abrupta. Aumente a distância, tempo e intensidade de forma gradual (não mais do que 10% por semana), permitindo que os músculos e tendões se adaptem. Calçados adequados: use tênis específicos para a corrida e que ofereçam bom suporte ao arco do pé. Se necessário, consulte um especialista para avaliar a sua pisada e, se necessário, usar palmilhas ortopédicas. Evite superfícies duras: sempre que possível, corra em superfícies mais macias, como grama ou trilhas. Correr em asfalto ou concreto pode aumentar o impacto nas pernas. Fortalecimento muscular e alongamento: fortalecer a musculatura da perna, incluindo a panturrilha e os músculos tibiais, pode ajudar a reduzir o risco de lesões. Alongamento e mobilidade: realizar alongamentos dinâmicos antes da corrida e alongamentos estáticos após o treino pode ajudar a manter a flexibilidade dos músculos e tendões. Descanso adequado: dê tempo suficiente para os músculos se recuperarem entre os treinos. O descanso é fundamental para a prevenção de lesões. Caso haja lesão, pode ser tratada com descanso, gelo, alongamento e, em alguns casos, com o auxílio de fisioterapia. Se os sintomas persistirem, é sempre importante buscar a orientação de um médico, fisioterapeuta ou podólogo especialista para evitar complicações.

Fascite pode virar esporão? Ortopedista esclarece
A dor no calcanhar costuma ser associada a dois nomes bem comuns: fascite plantar e esporão do calcâneo. Apesar de muita gente achar que são coisas iguais, não significam exatamente o mesmo problema. Mas como ponto comum (e positivo) está a recomendação para ambos: quanto antes começar o tratamento, maiores são as chances de melhorar. O ortopedista Marco Aurélio Neves, especialista em medicina esportiva, explica que a fascite plantar é uma inflamação da fáscia, um tecido fibroso que funciona como uma faixa elástica, ligando o calcanhar aos dedos e sustentando o arco do pé. Além disso, é a causa mais comum de dor na sola do pé, sobretudo nos primeiros passos da manhã. Já o esporão do calcâneo é uma saliência óssea que aparece no osso do calcanhar como uma “pontinha” visível na radiografia. Essa associação entre os quadros acontece nesse momento: muitas vezes o esporão é confundido como origem direta do incômodo. Afinal, fascite e esporão têm relação? As duas condições podem estar relacionadas, mas não são sinônimos. O médico esclarece que o esporão pode aparecer em pessoas que têm ou já tiveram fascite plantar, como resultado de um processo de tração repetitiva na inserção da fáscia no osso. Mesmo assim, nem sempre ele é o causador da dor. Em casos crônicos, essa inflamação e tração contínuas podem estimular a formação de uma calcificação na região. “É como se o corpo tentasse reforçar a área com uma estrutura óssea extra, o que acaba criando o esporão”, descreve o especialista. Ainda assim, ter esporão não significa necessariamente que a pessoa teve fascite plantar. Isso porque nem sempre quem tem esporão sente dor. Então, o diagnóstico deve ser sempre clínico e não apenas baseado em exames de imagem. O esporão não muda o tratamento Em geral, o tratamento da fascite plantar continua sendo baseado em medidas conservadoras, como alongamentos, fisioterapia, mudanças no calçado e uso de palmilhas. Em quadros mais persistentes, podem ser considerados recursos como infiltrações ou ondas de choque. Onde entra o esporão nessa parte? A incidência só vai alterar a abordagem em casos raros, quando há dor muito localizada e resistente ao tratamento, associada a sinais clínicos de compressão. Por isso, é fundamental fazer acompanhamento médico. Fascite plantar pode virar quadro crônico O ortopedista Marco Aurélio Neves chama atenção para sinais de alerta que indicam evolução ou cronificação da doença, como: Dor que persiste por mais de 3 meses, mesmo com cuidados iniciais; Rigidez ao acordar que demora a melhorar; Dificuldade para caminhar por longos períodos; Dor que começa a incomodar também em repouso. Se notar um ou mais desses sinais, a orientação é não adiar a ida ao médico. Quanto antes as medidas forem iniciadas, mais rápida (e efetiva) será a recuperação. Tratamento e prevenção Considerando que as condições podem coexistir, a abordagem terapêutica deve levar em conta a necessidade de tratar a fascite plantar e, também, prevenir o esporão do calcâneo. Entre as principais medidas, o profissional destaca: Alongamentos diários da panturrilha e da fáscia plantar; Uso de calçados adequados, com bom amortecimento; Controle do peso corporal; Evitar longos períodos em pé em superfícies duras; Palmilhas ou órteses com orientação profissional; Fisioterapia com liberação miofascial, fortalecimento e reeducação postural. Lembre-se: se a dor persistir ou começar a incomodar até em repouso, é hora de buscar avaliação médica para tentar contornar a cronificação.
Conheça o Universo Infantil
Bico de silicone: ajuda mesmo todas as mães?
A amamentação nem sempre começa de forma simples. Dor, insegurança e dificuldades na pega podem transformar o que deveria ser um momento de conexão em fonte de sofrimento. Nessas situações, muitas mães ouvem falar do bico de silicone. Nem solução mágica, nem vilão, o acessório divide opiniões e tem indicações específicas. Com dores intensas nos seios, fissuras no mamilo e impasses na sucção da bebê, o pediatra recomendou o uso do bico de silicone para a lash designer Aline Lins, de 36 anos. Mãe de primeira viagem, ela não aceitou a alternativa de primeira, porque sentia que estava “falhando” na maternidade. “A amamentação foi uma tortura para mim. Eu tinha muita aflição de amamentar por causa do silicone e parecia que nunca dava certo. Comecei a ter dores, machucados e minha filha não estava com peso adequado por causa desses problemas”, lembra. Quando o bico de silicone é indicado? A enfermeira obstetra e consultora materna de amamentação Cinthia Calsinski explica que o bico de silicone é um dispositivo auxiliar, utilizado em situações específicas para facilitar a transição ou manutenção da amamentação. O uso deve sempre ter um objetivo claro e acompanhamento profissional. Entre as situações mais comuns que levam ao uso, estão: dor intensa ao amamentar, geralmente associada à pega inadequada; fissuras mamilares, muitas vezes consequência de manejo incorreto; dificuldade de pega do bebê, especialmente nos primeiros dias; uso precoce de bicos artificiais; casos específicos de mamilos planos ou invertidos, sempre após avaliação. Já rotina ou prevenção não são motivos para usá-lo. “Nem todas as mães se beneficiam com o bico de silicone e a recomendação ocorre apenas após avaliação individualizada da dupla mãe-bebê. Muitas dificuldades iniciais podem ser resolvidas com ajustes de posição, pega e manejo, sem necessidade do bico”, pondera a especialista. Riscos e limites do uso Na maioria dos casos, o acessório deve ser encarado como estratégia temporária, com plano claro de acompanhamento e retirada progressiva. Em determinadas situações, pode ser utilizado por mais tempo, mas sempre com monitoramento ativo. Isso porque, quando utilizado de forma inadequada, pode: reduzir a estimulação direta da mama, interferindo na produção de leite; dificultar a transferência eficaz de leite, levando a ganho de peso insuficiente; prolongar dificuldades de pega; atrasar a adaptação ao peito; aumentar o risco de desmame precoce. “É importante reforçar que o dispositivo não vai tratar a causa do problema. Ele pode aliviar temporariamente os sintomas da mãe, mas, em algumas vezes, nem isso acontece”, alerta a consultora de amamentação Cinthia Calsinski. Como saber se está ajudando (ou não) A enfermeira obstetra recomenda atenção aos sinais bons e ruins para avaliar se o uso do bico de silicone está sendo realmente positivo ou causando algum prejuízo. Está ajudando se: o bebê suga de forma eficaz e relaxa após as mamadas; há ganho de peso adequado; a mãe sente redução da dor. Atrapalha em casos em que: as mamadas sejam muito longas ou ineficazes; o bebê não ganha peso adequadamente; a produção de leite acaba reduzida; surge a dificuldade de amamentar sem o bico ao longo do tempo. Apesar de resistir no início, Aline Lins foi incentivada pela sogra a testar a alternativa. “Acabou sendo muito bom. A aflição passou, os machucados sararam e minha filha teve sucesso na pega. Devia ter usado antes”, relembra. Quando se recuperou e ganhou mais segurança, ela deixou de usar e a amamentação deu certo.

Cabelo comprido: meu filho quer, os avós criticam. E agora?
Quando uma criança ou adolescente decide deixar o cabelo crescer, a escolha pode parecer simples, afinal, é só uma mudança no visual. Mas, dentro da família, o assunto às vezes vira motivo de crítica, desconforto e até conflito entre gerações. Muitos pais acabam no dilema entre respeitar a vontade do filho e lidar com a opinião dos avós. Foi o que aconteceu com a assessora de imprensa Ioná Ribeiro, de 36 anos, quando o filho adolescente decidiu assumir um estilo mais roqueiro e deixar o cabelo crescer. A reação dos avós foi imediata, intensa e bastante negativa. “Eu fui a única que sustentei a decisão do meu filho, porque meu marido também foi contra. Mas ele não estava fazendo mal a ninguém. Era uma escolha de estilo, coisa de adolescente que está se descobrindo”, conta a mãe. Quando o visual vira questão geracional Conforme explica a psicóloga Taís Almeida, escolhas que parecem simples para os pais e para a própria criança muitas vezes ativam questões mais profundas em familiares mais velhos. Isso acontece porque cada geração foi educada dentro de valores e normas sociais diferentes, sobretudo em relação à aparência, gênero e disciplina. “Para muitos avós, a aparência da criança está diretamente associada à ideia de boa educação ou até de respeito. Mudanças que fogem do padrão que consideram adequado podem gerar desconforto ou preocupação, mesmo que não exista um problema real”, observa a especialista. Ela acrescenta que familiares de gerações anteriores cresceram em contextos com menos espaço para expressão individual. Quando veem uma criança exercendo autonomia, isso pode soar como permissividade ou falta de limites, ainda que esteja dentro de um desenvolvimento saudável. Por trás das críticas Na maioria das vezes, as falas dos avós não nascem da intenção de ferir, mas de um conjunto de fatores emocionais e culturais. Entre os principais estão: preocupação genuína com possíveis críticas ou bullying; valores mais rígidos sobre aparência e papéis de gênero; dificuldade em lidar com a mudança de papéis dentro da família; medo do julgamento social sobre a imagem familiar. “Comentários repetidos começam a moldar a forma como a criança se enxerga. Quando a crítica é frequente, pode gerar insegurança, vergonha ou medo excessivo de julgamento”, pontua a psicóloga Taís Almeida. Compreender essas camadas ajuda os pais a responderem com mais serenidade, sem transformar a situação em confronto, mas também sem abrir mão de decisões que favoreçam o desenvolvimento emocional da criança. Proteger a autonomia sem romper vínculos Permitir pequenas escolhas apropriadas à idade, como o estilo do cabelo, contribui para a construção da identidade, da autoestima e da sensação de pertencimento ao próprio corpo. No entanto, autonomia não significa ausência de limites: a liberdade saudável acontece em um ambiente seguro e com regras claras. Quando os pais sustentam a decisão com firmeza e respeito, transmitem uma mensagem clara de proteção emocional. “Reconhecer a intenção do familiar e, ao mesmo tempo, reafirmar o papel parental ajuda a estabelecer limites sem desqualificar o outro”, orienta a profissional. Foi justamente essa postura que a mãe Ioná adotou ao conversar com os avós. “Falei que respeito o gosto deles e que deveriam respeitar o do meu filho. Não precisam gostar nem fazer igual, mas não falarão coisas que possam machucá-lo. Dali para frente, o assunto não entrou mais em pauta”, relata, sem arrependimentos.
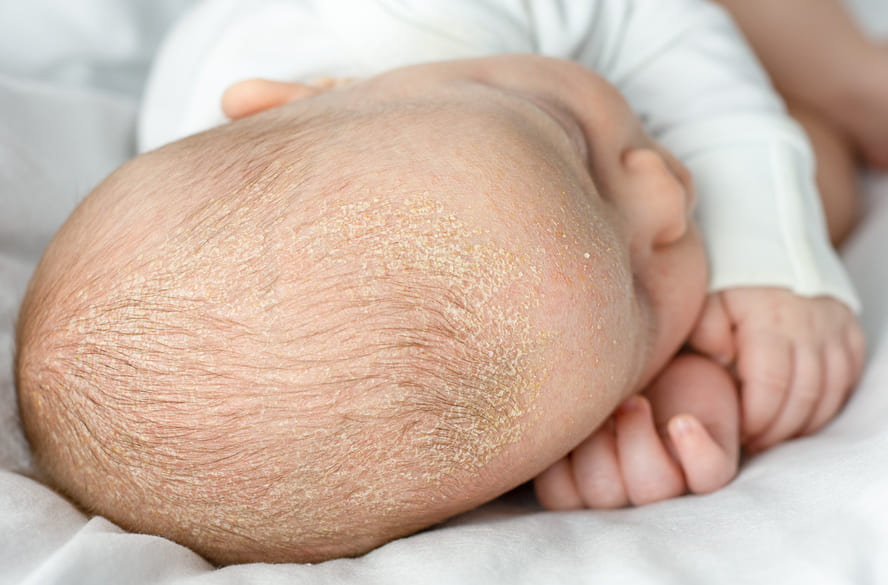
Casquinha na cabeça do bebê: posso retirar com produto?
As “casquinhas” na cabeça do bebê chamam a atenção dos pais e cuidadores de primeira viagem, mas não costumam indicar problemas. Trata-se de uma situação comum nos primeiros meses de vida e a presença delas faz parte de uma condição benigna da pele, que tende a melhorar com o tempo e cuidados simples no dia a dia, como alguns produtos seguros. A pediatra, alergista e imunologista Fernanda Soubak explica que essas escamas são conhecidas como crosta láctea, nome popular da dermatite seborreica do lactente. Aparecem como escaminhas amareladas ou esbranquiçadas, às vezes com aspecto oleoso e, geralmente, grudadas no couro cabeludo. Além da cabeça, essas lesões podem surgir em áreas onde a pele produz mais oleosidade, como sobrancelhas (ou entre elas), cantos do nariz, maçãs do rosto e atrás das orelhas. Apesar do aspecto, não são contagiosas e, na maioria dos casos, não causam dor nem grande desconforto ao bebê. Por que a crosta láctea aparece Nos primeiros meses de vida, é comum o bebê apresentar maior oleosidade da pele. Isso acontece porque as glândulas sebáceas ficam mais ativas nessa fase, influenciadas por questões hormonais. Esse excesso facilita o acúmulo de células mortas e, consequentemente, a formação das escamas. Segundo a dermatologista Maria Carolina Corsi, da Beneficência Portuguesa, esse processo pode ter também a participação de um fungo que faz parte da flora normal da pele, chamado Malassezia, sem que isso signifique infecção. A boa notícia é que, normalmente, a crosta melhora sozinha em semanas ou poucos meses e se torna bem menos comum após o primeiro ano de vida. Como diferenciar de outros problemas de pele Entender o que é crosta láctea ou outra questão dermatológica infantil não é tão difícil. As especialistas ouvidas garantem que a identificação é baseada em três pontos: 1. local das lesões; 2. o aspecto da pele; 3. comportamento do bebê. Além disso, os sintomas são visuais e leves: escamas amareladas ou esbranquiçadas, sem coceira intensa nem impacto no bem-estar. Já outros quadros, como a dermatite atópica, costumam se manifestar de forma diferente. A pele tende a ficar mais seca, muito vermelha, irritada e com coceira importante, deixando o bebê mais inquieto. Esse tipo de dermatite também pode surgir em outras partes do corpo e costuma ser recorrente. Posso usar algum produto nas casquinhas? Na maioria dos casos, os cuidados podem ser feitos em casa, com medidas simples e suaves, repetidas algumas vezes por semana e sem pressa. As médicas orientam um passo a passo seguro: amolecer a crosta, aplicando um óleo vegetal suave ou próprio para bebês e aguardando de 15 a 30 minutos; soltar a crosta láctea com delicadeza, usando uma escovinha macia de bebê ou uma gaze, sem forçar; lavar a cabecinha normalmente, com shampoo infantil neutro, enxaguando bem. O objetivo é reduzir as escamas aos poucos, sem tentar retirar tudo de uma vez. É importante não puxar as crostas secas, nem usar unhas, objetos ou esfregar com força, pois isso pode machucar a pele e aumentar o risco de inflamação ou infecção. Quando procurar ajuda Apesar de ser uma condição comum, é importante buscar avaliação médica especializada (pediatra ou dermatologista) se surgirem sinais como: vermelhidão intensa, dor ou irritação importante; secreção, mau cheiro, pus ou crostas com aspecto “melado”; coceira intensa ou lesões em outras áreas do corpo; falhas de cabelo em placas; ausência de melhora após algumas semanas, mesmo com cuidados suaves. Por fim, a pediatra Fernanda Soubak e a dermatologista Maria Carolina Corsi reforçam que a crosta láctea é transitória, não está relacionada à falta de higiene e não causa queda permanente de cabelo. Ainda assim, na dúvida ou diante de qualquer mudança no quadro, a orientação profissional é sempre a melhor escolha.


![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)