
Almofada Plantar Tamanho 34 a 38 – Tenys Pé Baruel
Alívia dores de metatarsalgia, calos e neuroma de Morton. Absorve o impacto e impede o atrito e pressão do sapato.
ComprarAlmofada Plantar Tamanho 34 a 38 – Tenys Pé Baruel
Alívia dores de metatarsalgia, calos e neuroma de Morton. Absorve o impacto e impede o atrito e pressão do sapato.
ComprarQuantidade
(tamanho 34 a 38) - 1 par
Também nas versões
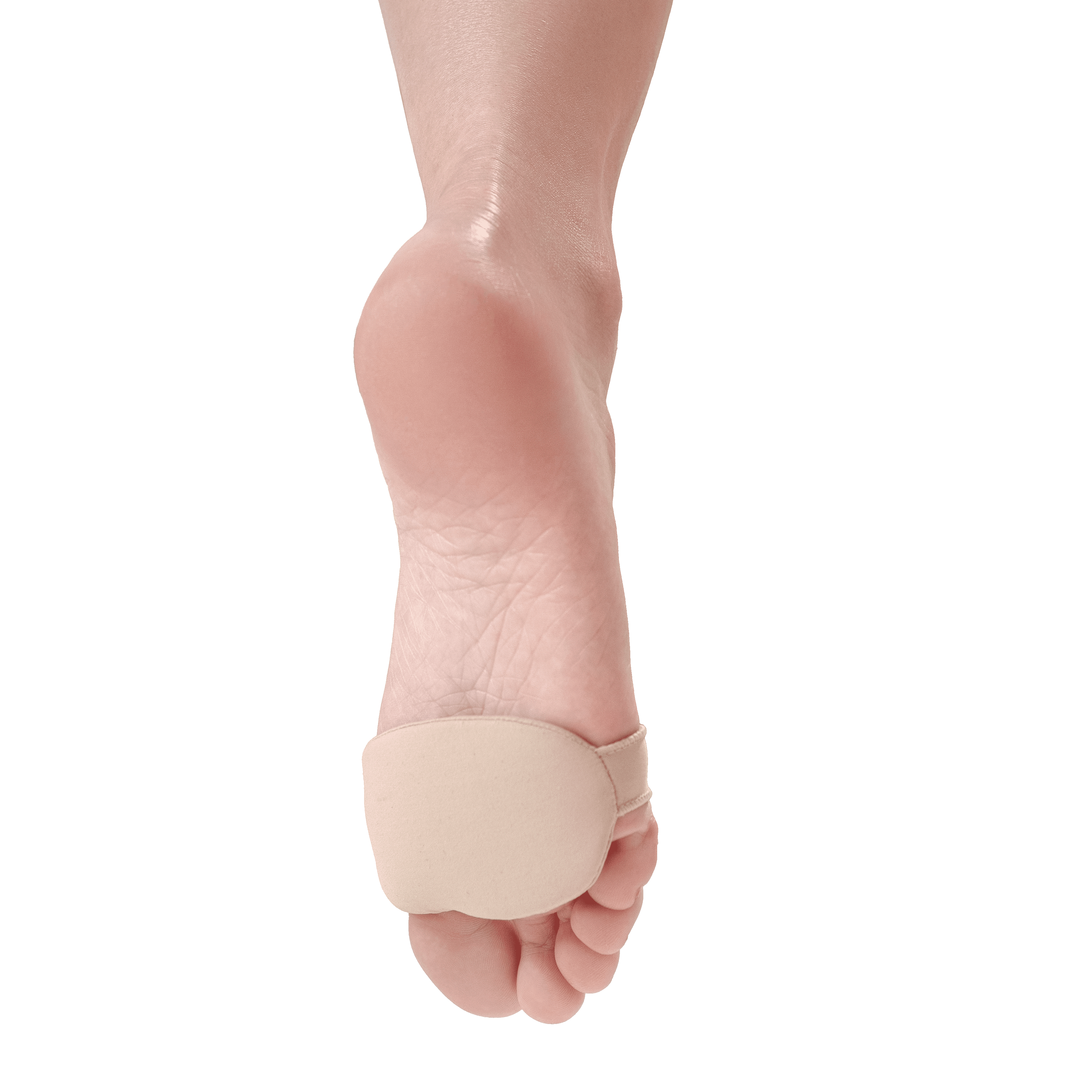
Benefícios
• Alivia dores plantares
• Absorve impacto
• Abrange toda região metatarsal
• Elimina o desconforto com o calçado
• Protege contra o atrito
• Formato anatômico
• Proporciona conforto
• Costura delicada e toque aveludado
• Ideal para peles delicadas
• Permite utilização em calçados abertos e fechados
• Ideal para usar em sapatos e sandálias de salto
• Promove bem-estar
Dicas de Uso
Vestir o produto no pé posicionando-o no plantar.
Pode ser utilizado em calçados abertos ou fechados.
Produto reutilizável. Lavar com água e sabão neutro e secar à sombra. Evite atrito ao lavar.
Realizar a troca quando o mesmo apresentar desgaste aparente ou quando desejável.
Resultado
Alívio das dores plantares, metatarsalgia, calos e calosidades e neuroma de Morton.
Mais conforto e bem-estar no caminhar.
Ingredientes
GEL POLÍMERO (100% TPE), ÓLEO MINERAL (USP) E TECIDO (92% POLIAMIDA 8% ELASTANO).
Mais sobre Almofada Plantar Tamanho 34 a 38 – Tenys Pé Baruel
A Almofada Plantar Tenys Pé Baruel é ideal para casos de metatarsalgia, calos e calosidades. Sua almofada de gel absorve o impacto, protege a região e impede o atrito e pressão do sapato.
Para alívio de dores plantares e mais conforto, ela pode ser usada com qualquer calçado, sendo ideal para sapatos com salto.
Com formato anatômico, Almofada Plantar Tenys Pé abrange toda a região metatarsal, promovendo melhor adaptação e proteção aos pés.
Desenvolvida com tecido especial, a almofada plantar tem toque aveludado confortável e protege contra o atrito. Sua costura foi pensada para evitar desconforto na pele, mesmo nas peles delicadas.
A almofada de gel atua diretamente na absorção do impacto, aliviando as dores e pressão na planta do pé para promover sensação de conforto e bem-estar.
Ideal para pessoas com metatarsalgia, calos, calosidades, idosos ou pessoas que querem conforto ao usar salto alto.
Conforto para os pés seja em cima do salto, numa sapatilha ou em um tênis.
Recomendações
O produto não possui contraindicações e efeitos adversos. A eficácia depende do uso adequado do produto. Evite contato com materiais cortantes. Conservar em local fresco e seco, manipular o produto apenas para o uso.
Vídeo Veja como usar
Descubra
Outros produtos Conhecer todos
Perguntas frequentes
Tenys Pé foi desenvolvido com ingredientes que agem eficazmente no controle da transpiração excessiva, eliminando fungos e bactérias que causam odores.
Conheça o Universo do Pé
O que é o pé diabético e quais são os cuidados essenciais?
Quem tem diabetes precisa caprichar na hidratação e checar os pés todo dia para evitar feridas que prejudiquem sua saúde. Algumas pessoas que têm diabetes podem desenvolver uma condição chamada de “pé diabético”. Isso acontece quando se tem uma ou mais complicações do diabetes, como neuropatia (que afeta o funcionamento dos nervos), circulação reduzida ou deformidades na estrutura do pé. A neuropatia causa uma perda de sensibilidade que não deixa a pessoa sentir dor e desconforto nos pés se tiver uma irritação na pele, que pode virar uma ferida (ou úlcera). “Essa ferida é a uma causa importante de amputação”, alerta a endocrinologista Sharon Nina Admoni, responsável pelo ambulatório de pé diabético do grupo de diabetes do Hospital das Clínicas da Faculdade de Medicina da USP e médica do corpo clínico do Hospital Sírio-Libanês. Já a doença vascular reduz a circulação nas pernas e nos pés devido ao acúmulo de placas de gordura na parede das artérias, dificultando a cicatrização de feridas e piorando o inchaço. E a deformidade dos pés, combinada com a neuropatia e/ou a diminuição da circulação, pode levar ao desenvolvimento de uma ferida que pode ter graves consequências. “Essa ulceração é mais comum na planta do pé. Se não for tratada, pode destruir os tecidos mais profundos, levando à amputação”, explica Roseanne Montargil Rocha, enfermeira especialista em Estomaterapia e coordenadora do Departamento do Pé Diabético da Sociedade Brasileira de Diabetes. Um sapato apertado, uma pedrinha na meia ou uma pressão sob determinada área do pé, por exemplo, cria uma calosidade. “Por baixo desse calo pode acontecer uma hemorragia, que não é sentida por causa da perda de sensibilidade e dá origem à úlcera, que afeta as camadas por baixo da pele”, diz Admoni. Nesses casos, é preciso consultar um especialista para remover o calo e tratar a lesão ou infecção — e jamais fazer isso em casa. Isso porque, dependendo da seriedade do problema, será preciso debridar a úlcera, ou seja, remover o tecido que necrosou e limpar a lesão para deixar somente a pele e os tecidos saudáveis. Como cuidar do pé diabético Como quem tem pé diabético pode não sentir dor ao se ferir ou ao pisar de maneira diferente por causa de alterações na estrutura do pé, precisa dedicar um tempinho ao cuidado diário com os pés. “Essa inspeção deve ser feita todo dia, especialmente em caso de perda de sensibilidade”, diz Rocha. Para começar essa rotina diária de cuidado, a Sociedade Brasileira de Diabetes recomenda observar a textura da pele e ver se algum ponto está mais áspero ou ressecado —especialmente no calcanhar— e se há calosidades, vermelhidão, inchaço, rachaduras na pele ou aumento da temperatura, que podem ser indícios de uma infecção. Na rotina de cuidado, também é importante afastar os dedos dos pés para procurar feridas ou um aspecto esbranquiçado na pele, que pode sinalizar a presença de micoses (como as frieiras). E, claro, manter os hábitos de higiene, como lavar e secar bem os pés e, principalmente, aplicar hidratante específico para eles. “A neuropatia deixa o pé mais ressecado, mais propenso a ter rachaduras e fissuras”, afirma Admoni. Uma vez por semana, é bom fazer uma esfoliação nos pés. Os esfoliantes removem as células mortas da superfície da pele e estimulam sua renovação, além de preparar a pele para absorver melhor o hidratante. Quem tem pé diabético precisa de calçados especiais? Outra recomendação importante é nunca andar com os pés descalços, especialmente quem tem neuropatia, porque isso aumenta as chances de machucar os pés sem perceber e pode causar úlceras. Os calçados devem estar na medida certa: nem muito apertados nem muito largos, para não causar bolhas e outras feridas por causa do atrito. “O calçado inadequado é a principal causa externa das ulcerações no pé”, afirma Rocha. Além disso, deve ter um solado rígido. “Assim, ele organiza o caminhar e distribui de maneira melhor as pressões sobre os pés”, completa Admoni. “Também é importante, especialmente para quem tem neuropatia, que o calçado tenha um contraforte. É aquela estrutura na parte do calcanhar, para que o pé não escorregue.” Para não machucar o pé, escolha calçados sem costuras internas ou rebarbas e feitos de materiais macios. Com eles, é bom usar meias de algodão, também sem costuras, e de preferência claras, que “denunciam” se houver algum machucado. Se a meia tiver costuras, o melhor é usá-la do avesso. 5 dicas para a saúde do pé Verifique sempre a glicemia para mantê-la sob controle; Inspecione seus pés diariamente para ver se existe alguma lesão, inchaço ou aumento de temperatura; Aplique hidratante todo dia para melhorar a qualidade da pele; Use calçados adequados, de solado rígido, para dar apoio aos pés; Se descobrir alguma lesão, procure auxílio médico — não tente tratar em casa.
Autorreflexologia: toques nos pés faz relaxar em 1 minuto
A correria do dia a dia nem sempre permite pausas longas, mas pequenos momentos de cuidado podem fazer toda a diferença. Um bom exemplo disso é a autorreflexologia, que surge como uma alternativa simples para aliviar tensões e promover relaxamento usando apenas as mãos e os pés. Segundo o terapeuta Fabiano Takeda, do Espaço Sinergia, a técnica deriva da reflexologia e consiste em estimular pontos específicos que se relacionam com diferentes regiões do corpo. Essa prática pode ser feita de forma acessível, em casa, com foco exclusivo no bem-estar. “A reflexologia estimula pontos dos pés que correspondem a órgãos e sistemas do corpo. Já a autorreflexologia é aplicar essa técnica em si, com as próprias mãos, de forma segura e fácil”, explica o profissional. Pontos para relaxar Algumas áreas dos pés são mais indicadas para quem busca relaxamento rápido, principalmente em momentos de estresse ou cansaço: Dedões dos pés = cabeça e pescoço. Centro dos dedões = hipófise, ligada ao equilíbrio hormonal. Centro do pé = ponto do plexo solar, importante para aliviar tensões. Região abaixo dos dedos = diafragma. Lateral interna dos pés = coluna. Esses pontos são conhecidos por promoverem benefícios como melhora do sono, controle do estresse, alívio de dores de cabeça e sensação de equilíbrio geral do corpo. Como fazer a técnica em 60 segundos Se o objetivo for só relaxamento, a autorreflexologia pode ser feita em casa e bem rapidamente, sem conhecimento técnico. Para esses casos, o terapeuta Fabiano ensina uma sequência rápida, de um minuto, com cinco passos. Veja só: 10 segundos: segure o pé e faça duas respirações profundas para iniciar; 15 segundos: pressione o centro do pé (plexo solar) com o polegar em movimentos circulares; 15 segundos: deslize o polegar abaixo dos dedos (região do diafragma); 10 segundos: pressione o dedão com movimentos circulares; 10 segundos: deslize o polegar na lateral interna do pé, da parte superior até a inferior (região da coluna). “Respiração lenta, movimentos circulares e pressões de alguns segundos ajudam a promover relaxamento. Se houver dor, o ideal é reduzir a intensidade. O toque deve ser firme, mas sempre confortável”, orienta o profissional. Para melhores resultados, a autorreflexologia pode ser feita diariamente, até duas a três vezes a cada 24 horas, especialmente antes de dormir ou após um dia cansativo. O ideal é fazer em um ambiente confortável, com o corpo relaxado, priorizando a regularidade em vez da intensidade. Cuidados e contraindicações Apesar de simples, a prática exige alguns cuidados importantes. Atente-se para: Evitar pressão com força excessiva. Não ter pressa. Não ignorar sinais de dor. Vale ainda conhecer as contraindicações: casos de lesões, feridas ou inflamações nos pés, trombose, febre, infecções agudas ou varizes. Para condições específicas, como gravidez ou problemas vasculares, consulte um médico antes. “A autorreflexologia pode ajudar a aliviar sintomas como estresse, ansiedade, tensão muscular, cansaço e dificuldades para dormir, mas não substitui tratamentos médicos”, finaliza o especialista.

Como se usa o desodorante para pé
É muito simples aplicar esse tipo de desodorante: saiba qual é a maneira correta de usar o desodorante nas apresentações pó, aerossol e jato seco. O desodorante de pé, assim como o que usamos nas axilas, é um produto essencial para a nossa rotina de cuidados com o corpo. Afinal, é ele que dá proteção aos pés contra o mau odor que pode surgir ao longo do dia graças à combinação da umidade vinda do suor com a microbiota de bactérias e fungos que vivem nesta região. Para manter os pés secos e protegidos contra a ação desses microrganismos, o desodorante de pé tem uma formulação diferente da do desodorante que aplicamos nas axilas. Ele age, basicamente, como um antitranspirante (para evitar a umidade) e antisséptico (para eliminar as bactérias e os fungos que podem causar mau odor). Por isso, o ideal é aplicar o desodorante de pé duas vezes ao dia, de preferência de manhã e à noite, recomenda Armando Bega, podólogo responsável pelo Instituto Científico de Podologia, presidente da Associação Brasileira de Podólogos e especialista em Podiatria. Quais são os tipos de desodorante de pé? Existem três tipos de desodorantes para os pés: em pó, em aerossol e jato seco. “Tanto o desodorante em pó como o aerossol ou jato seco agem de forma parecida, é uma questão de opção de cada pessoa, de acordo com a sua preferência”, explica Bega. O desodorante em pó é uma boa opção para quem sua demais nos pés. “Quando há excesso de transpiração, o pó absorve essa umidade. O aerossol ou o jato seco não vão fazer a absorção da mesma forma, mas combatem o odor e tem uma ação refrescante, então ambos podem ser usados nas mesmas situações”, reforça Bega. No caso dos desodorantes na forma de aerossol e jato seco, a diferença é que o aerossol demora um pouco mais para secar do que o jato seco, que seca quase instantaneamente, aponta o podólogo Magno Queiroz, CEO do Grupo São Camilo. Como usar o desodorante de pé? O desodorante deve ser aplicado, principalmente, na planta (a parte inferior dos pés) e entre os dedos, que são as regiões que mais transpiram. Mas, quem quiser pode passar no dorso (na parte superior, ou “peito do pé”) também, apesar de não ser essencial, explica Bega. A aplicação é bem simples: veja a seguir como usar os desodorantes em pó, aerossol e jato seco. Desodorante em pó Certifique-se de estar com os pés limpos e bem secos; Polvilhe o desodorante na planta dos pés e entre os dedos. Desodorante aerossol e jato seco Certifique-se de estar com os pés limpos e bem secos; Mantenha o produto a uma distância de ao menos 10 centímetros do pé; Aplique o desodorante na planta dos pés e entre os dedos.

Estágios do pé diabético
Você sabia que existem estágios do pé diabético e sua interpretação pelo profissional de saúde é uma importante ferramenta não apenas para classificar, mas sobretudo para acompanhar a evolução clínica do paciente? Segundo Luiz Nardi, farmacêutico-bioquímico especialista em pés diabéticos, uma das principais e a ferramenta mais comum utilizada na atenção primária é a classificação de Meggitt-Wagner devido à sua aplicabilidade em qualquer tipo de lesão. Ela consiste em um sistema linear que contempla seis graus de comprometimento que vão desde a lesão superficial (grau 0) até a gangrena disseminada (grau 6). ‘É impreterível realizar essa classificação de forma correta, pois é através da identificação do grau da lesão que será feito o planejamento do tratamento, bem como de suas coberturas”, diz Nardi. Classificação de Meggitt-Wagner: Grau 0 - pé em risco de úlcera, porém apresenta pele íntegra e ausência de lesões ulcerativas; Grau 1 - lesão superficial que atinge a pele e o tecido subcutâneo, sem características de sinais inflamatórios; Grau 2 - presença de úlcera profunda acometida por infecção, porém sem envolvimento das estruturas ósseas, ou seja, sem osteomielite; Grau 3 - presença de úlcera profunda com formação de abcesso, celulite e osteomielite; Grau 4 - presença de gangrena parcial na região do antepé; Grau 5 - presença de gangrena profusa em todo o pé. Nardi explica que existem outras ferramentas que podem ser utilizadas na classificação dos estágios nos pés diabéticos que são a Classificação Universal do Texas (CTU) e Classificação PEDIS (perfusão, extensão, profundidade, infecção e sensação), ressaltando que a PEDIS, desenvolvida pelo IWGDP (Grupo de Trabalho Internacional sobre o Pé Diabético) que é a mais ampla e eficaz ferramenta de avaliação e classificação ao que tange acompanhar a evolução clínica paciente. As classificações também podem produzir um escore que demonstre o prognóstico para a cicatrização da lesão ou evolução para amputação, que é o objetivo primário de qualquer intervenção sobre o pé diabético.

Spa dos pés: monte seu cronograma de autocuidado
Deixando um pouco a questão estética de lado, cuidar dos pés é uma forma de garantir conforto, saúde e bem-estar no dia a dia. Com a correria da rotina, muitas pessoas negligenciam essa parte do corpo, responsável por suportar o peso e o ritmo de todas as atividades. Um bom cronograma de spa dos pés ajuda a prevenir ressecamentos, calos, rachaduras e até dores musculares, proporcionando relaxamento e equilíbrio. Como ensina Talita Bovi, esteticista e cosmetóloga, mestre em Engenharia Biomédica e especialista em Medicina Estética e Cosmetologia, o segredo está em combinar etapas simples e regulares que envolvem limpeza, hidratação e estímulo à circulação. “Assim como o rosto e o corpo, os pés merecem uma rotina organizada e personalizada. O ideal é unir prevenção, conforto e bem-estar sensorial para manter a pele sempre macia e saudável”, explica. Na opinião da podóloga Sheila Cristina Ferreira, o acompanhamento profissional é essencial, especialmente para quem apresenta ressecamento severo, calosidades ou pequenas fissuras. “O ideal é realizar procedimentos mais profundos, como esfoliação e remoção de calos, a cada 15 dias ou conforme a necessidade individual da pele”, orienta. Etapas essenciais da rotina Independentemente da estação, algumas práticas devem ser mantidas todas as semanas para preservar a saúde dos pés: Higienização: lave os pés diariamente com sabonete neutro e, se possível, use uma escovinha para limpar as unhas, é o primeiro passo; Escalda-pés: reserve um momento de autocuidado com os pés, pois ajuda a relaxar, refrescar e ativar a circulação; Esfoliação: esfolie delicadamente a base dos pés para remover as células mortas e evita o ressecamento; Hidratação profunda: use cremes, manteigas vegetais ou óleos nutritivos; Finalização: aplique sérum leve ou creme e finalize com uma massagem relaxante. Talita Bovi acrescenta que o tipo de pele interfere diretamente na rotina de cuidados, sendo que: Peles secas precisam de manteigas vegetais mais densas, como karité ou cacau, e hidratação intensa pelo menos duas vezes por semana; Peles sensíveis devem evitar fragrâncias fortes e produtos com ácidos; Peles espessas se beneficiam de esfoliações e máscaras hidratantes específicas. Produtos ideais e cuidados certos Assim, na escolha dos produtos, a especialista recomenda priorizar fórmulas naturais e multifuncionais: Manteigas vegetais (karité, cacau, cupuaçu): restauram a barreira cutânea; Óleos vegetais (amêndoas doces, semente de uva, algodão): nutrem e amaciam; Géis refrescantes com mentol, arnica ou castanha-da-índia: ativam a circulação e aliviam o cansaço; Esfoliantes suaves com sal, açúcar ou microesferas vegetais: promovem renovação celular; Máscaras nutritivas com argila branca e óleos vegetais: regeneram e acalmam a pele. Cronograma de spa dos pés A seguir, as profissionais indicam uma série de cuidados com os pés, organizados em cronogramas semanais e mensais. SEMANAL Diariamente: higienização, secagem completa e uso de creme hidratante antes de dormir (vale usar meias de algodão para potencializar o efeito). Segunda-feira: escalda-pés com ervas refrescantes e hidratação leve. Quarta-feira: esfoliação suave e aplicação de máscara nutritiva. Sexta-feira: escalda-pés + massagem com óleo vegetal ou manteiga hidratante. MENSAL 1ª semana: escalda-pés + esfoliação suave + hidratação nutritiva; 2ª semana: foco no relaxamento e estímulo circulatório, com ervas aromáticas e reflexologia leve; 3ª semana: tratamento intensivo com parafina estética ou manteigas vegetais densas; 4ª semana: ritual completo de spa dos pés, com limpeza, esfoliação, hidratação e massagem relaxante. Para Sheila, incluir o acompanhamento profissional é fundamental: “Além dos cuidados semanais, reserve uma visita mensal ao podólogo. Isso garante que pequenas alterações sejam identificadas cedo e evita complicações futuras.” Manutenção X tratamento intensivo Vale lembrar que, enquanto a manutenção tem foco preventivo para preservar maciez, hidratação e aparência saudável dos pés com rituais leves e regulares, o tratamento intensivo é indicado quando há ressecamento severo, fissuras ou calosidades, exigindo produtos mais potentes e maior frequência de hidratação. Segundo a esteticista, a chave está na constância. “A manutenção é contínua, enquanto o tratamento intensivo é pontual. Ambos se complementam e garantem pés bonitos e saudáveis ao longo do tempo”, enfatiza.

Autoexame diário dos pés: como, quem e por que fazer?
O cuidado prévio é uma das principais medidas de prevenção para o pé diabético, uma complicação grave e evitável. O autoexame diário, simples e rápido, pode fazer diferença entre uma pequena ferida e uma infecção severa. Segundo a endocrinologista Patrícia Gomes, diretora da Sociedade Brasileira de Endocrinologia e Metabologia Regional São Paulo (SBEM-SP), o excesso de glicose no sangue é capaz de danificar os nervos e os vasos dos pés, levando à perda de sensibilidade. “Quem tem diabetes pode não perceber ferimentos e há chance de isso evoluir para infecções graves e até amputações. O autoexame diário permite detectar precocemente qualquer alteração e agir rapidamente”, explica a médica. Quem tem a mesma opinião é a também endocrinologista Lorena Amato, doutora pela USP. Para ela, o autoexame é uma prática indispensável entre os pacientes diabéticos, mesmo os que não apresentam alterações aparentes. “Todos devem olhar os pés diariamente. Quem tem dificuldade de se abaixar pode usar um espelho ou pedir ajuda. Se notar vermelhidão, ferida ou calor diferente em alguma área, deve procurar um médico imediatamente”, orienta a especialista. O que observar nos pés Durante o autoexame diário, é essencial procurar por alterações visíveis e sutis. As profissionais destacam principalmente: Feridas, bolhas, rachaduras ou cortes, mesmo que pequenos; Mudanças na coloração da pele, como vermelhidão, manchas escuras ou palidez; Áreas mais quentes ou mais frias do que o normal; Unhas encravadas, deformadas ou com micose; Calosidades e espessamento da pele. Se houver qualquer sinal de alteração, a avaliação médica deve ser imediata, afinal, o tempo é um fator determinante para evitar infecções, sobretudo em diabéticos. Atenção à sensibilidade Lorena Amato ressalta que um dos primeiros sinais de risco é a perda da sensibilidade, chamada de neuropatia periférica, que pode surgir aos poucos, com sintomas como: Formigamento, queimação ou dormência; Sensação de “andar em algodão”; Dificuldade em perceber calor, frio ou dor. Já Patrícia Gomes observa que uma maneira simples de testar é tocar diferentes partes dos pés com os dedos ou com um algodão. “Se a pessoa não sentir o toque ou não perceber diferença entre um pé e outro, é fundamental procurar avaliação médica.” Passo a passo do autoexame Além de observar, é importante saber como fazer o exame de maneira correta e segura. Abaixo, as endocrinologistas ensinam: Escolha um local bem iluminado e sente-se confortavelmente; Use um espelho para ver a planta dos pés ou peça ajuda a alguém; Examine entre os dedos e ao redor das unhas; Verifique se há feridas, bolhas ou secreções; Mantenha os pés sempre limpos, secos e hidratados (sem creme entre os dedos); Corte as unhas no formato reto e evite remover cutículas ou calos em casa; Nunca ande descalço, nem dentro de casa. Esses cuidados diários, somados ao acompanhamento profissional, reduzem o risco de complicações e melhoram a circulação e a cicatrização. De acordo com Lorena, controlar o diabetes é o primeiro passo para prevenir quaisquer complicações. “Quanto melhor for o controle da glicemia, menor o risco de desenvolver neuropatia e alterações circulatórias”, reforça. Ela ainda recomenda o uso de meias de algodão e sem costura, além de calçados confortáveis, sem pontos de atrito na pele. E alerta: fatores como tabagismo, má circulação, deformidades nos pés e sapatos inadequados aumentam o risco de complicações. Um alerta importante: as duas especialistas reforçam que o pé diabético é evitável em grande parte dos casos. “Entre 50% e 70% das amputações não traumáticas estão relacionadas ao diabetes, e muitas poderiam ser evitadas com informação e cuidado”, conclui Lorena.







![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)