
Equipe Tenys Pé

Como desinfectar tênis e meias para evitar frieiras
Coceira, descamação, rachaduras entre os dedos e mau cheiro podem indicar o início de uma frieira. Além de tratar os pés, desinfetar corretamente tênis e meias também é essencial para evitar a multiplicação de fungos e até reinfecções. Nerivalda Lima, treinadora da OMO Lavanderia, explica que os calçados costumam criar um ambiente propício para a proliferação de microrganismos porque o pé passa horas dentro de um espaço fechado, quente e úmido. “Na prática, é como se o pé ficasse abafado o dia todo. O suor e o calor favorecem odores, micoses e outras condições, como a frieira”, afirma a especialista em limpeza. Passo a passo para desinfectar os tênis Para evitar o acúmulo de fungos e bactérias nos tênis, Nerivalda orienta um passo a passo simples de desinfecção: não guarde o tênis imediatamente ao chegar em casa; deixe o calçado ventilar em local arejado; limpe a parte interna com pano úmido e desinfetante indicado para vestuário; deixe secar naturalmente; aplique sprays ou pós antissépticos; evite usar o mesmo par todos os dias. Além do tempo de uso, os materiais e tipos dos tênis fazem diferença. Modelos muito fechados, rígidos ou de plástico dificultam a respiração da pele e retêm mais suor. Já tecidos leves, com telas ou furinhos ajudam na circulação e reduzem a umidade. Meias precisam de atenção Não adianta desinfectar os pares de sapato e esquecer das meias. Afinal, elas absorvem o suor diretamente da pele. Se ficam úmidas por muito tempo, também favorecem a propagação de microrganismos. Para essas peças, a especialista em higienização recomenda: não deixe as meias enroladas no cesto ainda molhadas; abra os pares antes de lavar ou secar para evitar umidade no tecido; faça uma pré-lavagem de 10 minutos com água e detergente ou sabão; priorize modelos de algodão com maior absorção de suor; não reutilize peças sem lavagem adequada. “Mesmo quem mantém bons hábitos de higiene está sujeito a esse cenário, simplesmente pelo tempo prolongado de uso. Por isso, é fundamental adotar cuidados regulares com ventilação e higienização”, reforça a profissional. Frieira volta sem desinfecção correta Já a podóloga Sheila Cristina Alves pontua que a frieira é um tipo de micose que costuma surgir principalmente entre os dedos dos pés. Coceira, ardência, descamação, rachaduras e pele esbranquiçada são alguns dos sinais mais comuns. Inclusive, a condição recebeu o nome de “pé de atleta” justamente por aparecer em pessoas que transpiram bastante nos pés e usam tênis fechados por longos períodos, como esportistas e praticantes de atividades físicas. “Em casos recorrentes, a desinfecção do calçado tem papel importante no controle da infecção. Às vezes, a pessoa trata o pé, mas continua usando o mesmo tênis ou a mesma meia contaminada, e acaba se reinfectando”, alerta a podóloga. Por último, Nerivalda Lima completa que, além da manutenção em casa, higienizações profissionais podem ser necessárias. Em serviços especializados, o processo considera o tipo de material do tênis e pode incluir tecnologias específicas, como controle de temperatura e luz UV.

Calcanhar rachado: mitos e erros nos cuidados
Quando o calcanhar começa a ressecar e a rachar, muita gente tenta resolver tudo de uma vez só, ou seja, lixa demais, usa produtos agressivos ou aposta em receitas caseiras sem orientação. O problema é que alguns desses hábitos acabam piorando ainda mais as fissuras e aumentando o risco de dor, sangramento e infecções na região. Há maneiras corretas de fazer isso e muita coisa ensinada por aí é puro mito! A podóloga Marcineide Tavares explica que um dos erros mais comuns é deixar a pele ressecar excessivamente antes de iniciar qualquer cuidado. Depois disso, fica complicado tentar “corrigir” o problema rapidamente usando métodos mais grosseiros. Mas não é só isso. Ela também aponta práticas que sensibilizam ainda mais a pele. Usar lâmina nos pés; Exagerar no uso da lixa; Deixar de hidratar a região com frequência. “E isso pode agravar bastante o quadro do ressacamento dos pés e até das fissuras podais”, alerta. Mitos sobre o calcanhar rachado Segundo a dermatologista Giuliana Miranda, da Clínica Elsimar Coutinho, o ressecamento intenso dos pés acontece pela combinação entre pele seca e pressão constante na região. Como os pés possuem menos glândulas sebáceas, já existe uma tendência natural para ressecarem. Entre os mitos mais comuns sobre o tratamento e cuidados do calcanhar rachado estão: achar que só hidratar resolve tudo; acreditar que lixar os pés todos os dias acelera a melhora; pensar que andar descalço ajuda a pele a “respirar”; tratar as fissuras apenas como um problema estético. Esses hábitos e crenças podem piorar o ressecamento, aumentar a pressão sobre os calcanhares e favorecer novas rachaduras. Erros pioram as fissuras Acreditar em mitos e dicas milagrosas também atrapalha o tratamento. Afinal, não existe fórmula mágica. Os cuidados precisam ser contínuos e focados tanto na hidratação quanto na recuperação dérmica. Nesse sentido, a dermatologista Giuliana Miranda acrescenta que soluções caseiras podem até hidratar superficialmente, mas nem sempre tratam a causa do ressecamento. E faz um alerta! Em fissuras abertas, certas receitas improvisadas podem causar mais irritação. O tratamento realmente eficaz envolve ativos capazes de tratar as fissuras de forma segura. Entre eles estão: ureia; ácido lático; ácido salicílico; glicerina; pantenol; manteigas e óleos vegetais. A recomendação é aplicar os produtos após o banho e usar meias (preferencialmente de algodão) para potencializar o efeito da hidratação. Além disso, a avaliação e a orientação de um profissional médico são importantes, já que algumas fórmulas podem ter contraindicações. Sinais de alerta: fique de olho Quando as fissuras ficam profundas, dolorosas ou apresentam sinais inflamatórios, o acompanhamento profissional passa a ser bem mais importante para evitar complicações. De acordo com Giuliana Miranda, os principais sinais de alerta incluem: sangramento; secreção; vermelhidão; inchaço; pus; dor intensa; mau odor. “A presença de fissuras pode funcionar como porta de entrada para bactérias e fungos, principalmente em pacientes com diabetes ou outras condições associadas”, reforça a médica dermatologista Giuliana Miranda.

Rotina noturna para hidratar os pés em apenas 5 minutos
Pés ressecados, ásperos e até com pequenas rachaduras podem ser sinais de que a hidratação anda de escanteio na rotina. Mas nem tudo está perdido: reservar poucos minutos antes de dormir para cuidar dessa região já ajuda - e muito! Com os produtos adequados e movimentos práticos, a pele fica macia, confortável e protegida. A podóloga Sheila Cristina, especialista em reflexologia podal, explica que a pele dos pés costuma sofrer mais desgaste por conta do atrito constante e da espessura natural da região. Por isso, precisa de atenção frequente para evitar desconfortos e problemas mais intensos ao longo do tempo. “Quando a gente mantém os pés hidratados, evita rachaduras, aspereza e desconforto para andar. Sem hidratação, a pele fica cada vez mais seca, grossa e pode descamar. Em alguns casos, as rachaduras podem até infeccionar”, alerta a pedicure. Diferenças entre hidratação e emolientes Embora muita gente use os termos como sinônimos, hidratação e ação emoliente têm funções diferentes no cuidado com a pele. Vale entender que: A hidratação ajuda a devolver água para os pés. Os emolientes criam uma barreira que mantém essa água por mais tempo na região. Na prática, os melhores produtos costumam unir as duas funções. Ainda segundo a profissional, é por isso que investir nos ativos certos importa muito. Os principais são: ureia; glicerina; ácido lático; manteiga de karité; óleos vegetais. Para saber qual é a melhor opção, a orientação de um especialista é fundamental. A ureia, por exemplo, é o componente mais conhecido para hidratação intensa, mas não deve ser usado por gestantes, sobretudo sem acompanhamento. Rotina noturna de 5 minutos é eficaz Aplicar o hidratante antes de dormir costuma ser a recomendação mais comum. Isso porque, durante a noite, os pés ficam mais tempo em repouso, sem suor excessivo e o atrito causado pelos calçados ao longo do dia, ampliando o resultado. A podóloga Sheila Cristina orienta um passo a passo simples, que leva cerca de 5 minutinhos, e deve ser feito todos os dias. Afinal, a constância é essencial para perceber resultados reais na textura da pele. Faça isso: Lave os pés com água e sabonete neutro. Seque bem, inclusive entre os dedos. Aplique o creme hidratante em todo o pé. Faça uma massagem rápida por toda a estrutura podal. Coloque uma meia para potencializar a absorção. “O uso da meia ajuda a criar uma espécie de oclusão, mantendo o produto em contato com a pele por mais tempo e evitando que o hidratante evapore ou fique no lençol”, esclarece a profissional. Quando a hidratação caseira não é suficiente Alguns hábitos aparentemente inofensivos podem acabar piorando o ressecamento dos pés. Deixar a pele úmida, hidratar os membros só às vezes (ou quando a situação já está mais grave) e lixar a região em excesso são alguns exemplos do que deve ser evitado. A pedicure destaca que, com o tempo, essas práticas podem deixar a pele ainda mais sensível e vulnerável. Por isso, observe sinais persistentes, da mesma forma que manifestações que soam alerta, como: dor; sangramento; sintomas de infecção (vermelhidão, calor e secreção); rachaduras profundas; comorbidades, como diabetes ou problema de circulação. Como ela lembra, tais motivos são suficientes para agendar uma consulta com o podólogo e realizar um tratamento mais próximo e individual.

“Fiz academia e a dor piorou”: será que o treino é vilão?
A prática de atividade física é essencial para a saúde, mas, quando feita de forma inadequada, pode ter o efeito oposto. Em vez de prevenir problemas, alguns treinos acabam agravando dores e até provocando lesões, sobretudo nas pernas e nos pés. Quem passou por isso foi a analista de operações sociais Giuliana Severino, 33 anos, quando começou a treinar com mais frequência, mesmo já sentindo um incômodo no joelho. Sem acompanhamento próximo, manteve exercícios intensos na rotina, como agachamento e o famoso “leg press”. “Teve um momento em que senti uma fisgada no meio do exercício. Depois disso, meu joelho doía em qualquer situação. Parei tudo e fui ao médico. Precisei de remédios, fisioterapia e descanso. Só voltei para a academia com o treino readequado”, lembra. Quais lesões são mais comuns Casos como o de Giuliana Severino não são raros. Segundo o cirurgião e ortopedista Ernane Neto, membro da Sociedade Brasileira de Ortopedia e Traumatologia do Ceará (SBOT-CE), as lesões mais frequentes em quem pratica atividade física são: tendinite do tendão de Aquiles (região posterior da perna); tendinite patelar (joelho); tendinites dos tendões fibulares (lateral do tornozelo); tendinite da pata de ganso (joelho); síndrome da banda iliotibial (lateral da coxa até o joelho); síndrome do estresse tibial medial (canelite); fraturas por estresse. “Os movimentos repetitivos e a sobrecarga podem levar às lesões, principalmente quando o corpo não está adaptado à carga ou à intensidade do exercício. Já atividades com mudança de direção ou impacto, como corrida, futebol, vôlei e basquete, aumentam o risco de entorses”, explica o especialista em trauma ortopédico. Quando o exercício piora o quadro Nem sempre o problema está na atividade em si, mas na forma como é feita. Exercícios de impacto, por exemplo, tendem a agravar quadros articulares já existentes, como a artrose, pois aumentam a carga sobre as articulações. O médico alerta que alguns erros comuns no treino podem acelerar esse processo: iniciar atividades intensas sem adaptação prévia; aumentar carga ou volume de forma brusca; executar movimentos com desalinhamento corporal; treinar sem fortalecimento muscular adequado; praticar esportes de forma esporádica, sem preparo. Mas não é só: fatores externos também influenciam. Usar calçados sem amortecimento adequado e realizar as práticas em superfícies irregulares favorecem entorses e quedas. Sinais de alerta e retorno seguro Reconhecer os sinais do corpo é essencial para evitar a piora do quadro. Dores que surgem durante ou logo após o exercício, sobretudo quando são localizadas ou persistentes, sempre merecem atenção. Nesse sentido, o ortopedista Ernane Neto explica que o desconforto pós-treino é difuso e melhora entre 24 e 72 horas. Já a dor da lesão é específica, surge durante o esforço e tende a persistir ou até piorar com o tempo. O profissional ainda chama atenção para sinais de alerta: dor aguda ou que piora durante o treino; inchaço, vermelhidão ou roxo; sensação de instabilidade ou falseio; perda de força ou dificuldade para apoiar o membro; alteração na forma de andar (mancar). Já sobre o retorno para o esporte, a orientação é clara: só deve acontecer quando houver recuperação e ausência de dor no dia a dia. Ajustar a técnica, reduzir as cargas e retomar os exercícios gradualmente é fundamental para evitar novas lesões.

Quem tem pé cavo tropeça mais. Entenda o porquê
O pé cavo é aquele com o arco mais alto que o normal. Apesar de nem sempre causar sintomas, a condição pode alterar a forma como o corpo se equilibra durante a caminhada, entre outras questões. Isso impacta a estabilidade, especialmente em superfícies irregulares, e aumenta o risco de tropeços e torções. O ortopedista André Silveira, membro da Sociedade Brasileira de Ortopedia e Traumatologia do Ceará (SBOT-CE), explica que tal alteração estrutural reduz a área de contato do pé com o solo e modifica a forma como o peso do corpo é distribuído. “Esse tipo de pé tem bastante alteração biomecânica, desde a parte posterior do retropé até o antepé, em vários ângulos. Uma das principais consequências disso é o contato com o chão durante a caminhada”, detalha o médico. Por que surge instabilidade? A instabilidade é uma das principais queixas de quem tem pé cavo. Isso acontece porque estruturas importantes para o equilíbrio passam a funcionar de forma limitada, comprometendo a adaptação do pé aos diferentes tipos de solo. De acordo com o especialista, a culpa disso é da articulação subtalar, a responsável por ajudar o pé a se ajustar em terrenos irregulares. Nesses casos, ela costuma ser mais rígida e isso faz com que o corpo perca essa adaptação natural durante a marcha. O resultado é uma maior dificuldade para reagir a pequenas irregularidades do piso. Como consequência, pode haver episódios repetidos de torção e até uma sensação frequente de “pisar em falso” enquanto anda, como se fosse cair a qualquer momento. Impactos no dia a dia Mesmo sem sintomas tão claros, quem tem pé cavo pode experimentar sensações bem desagradáveis na rotina, como: instabilidade ao caminhar; falseio ao pisar; insegurança na marcha; até três a quatro torções anuais. Além disso, a redução da área de contato com o solo aumenta a pressão em regiões específicas do pé, o que pode levar à dor na região plantar e lateral, uma vez que o peso do corpo deixa de ser distribuído de forma equilibrada. É nesse ponto que deixa de ser um problema só do pé, conforme observa o fisioterapeuta Marcio Guimarães, especialista em reabilitação ortopédica e esportiva, à frente da Trato Fisioterapia. “O corpo inteiro pode entrar em compensação para manter o equilíbrio, aumentando a sobrecarga em outras estruturas, como tornozelos e pernas”, alerta o profissional. Como reduzir o risco Apesar dos desafios, há formas de melhorar a estabilidade e reduzir o risco de tropeços no dia a dia. O tratamento só é indicado quando há queixas e pode envolver diferentes abordagens. Entre as principais táticas a serem adotadas estão: uso de palmilhas para redistribuir a pressão e melhorar o contato com o solo; fisioterapia para fortalecimento muscular e estabilização do pé; treino de equilíbrio e propriocepção, que melhora a resposta do corpo a mudanças no terreno; exercícios de fortalecimento para dar mais suporte à marcha; escolha de calçados confortáveis, que proporcionem segurança ao caminhar. “O treino de equilíbrio e fortalecimento ajuda a reduzir o risco de torções, sobretudo em quem tem pé cavo. Fortalecer o ‘foot core’ (núcleo do pé) junto com o joelho e quadril, garante uma base firme e mais segurança ao caminhar”, avalia o fisioterapeuta. Vale lembrar que nem todos os casos exigem intervenção. A orientação é procurar o ortopedista quando houver dor persistente, instabilidade frequente e entorses de repetição. Somente a avaliação especializada pode definir o melhor caminho.

6 sinais de que sua pisada está piorando com o tempo
A forma como o pé encosta no chão costuma passar despercebida no dia a dia. No entanto, a longo prazo, mesmo pequenas mudanças nesse padrão podem indicar que algo saiu do equilíbrio. O resultado é um impacto não só nos pés, mas em todo o corpo. O fisioterapeuta Marcio Guimarães, à frente da Trato Fisioterapia, esclarece que todas as pessoas apresentam pronação (para dentro) e supinação (para fora) ao caminhar, em maior ou menor proporção, pois são movimentos naturais e necessários para a absorção de impacto e adaptação ao solo. “É preciso equilíbrio entre ambos. Na pronação, o arco do pé inclina para dentro. Já na supinação é o oposto: ele se afasta do chão. O problema é quando esses movimentos aumentam ou mudam demais com o tempo”, explica o especialista em reabilitação ortopédica e esportiva. O que é (ou não) normal Na prática, a maioria das pessoas apresenta uma leve pronação ao caminhar, porque o pé precisa distribuir o peso e absorver o impacto do corpo. Embora menos frequente, a supinação também ocorre e faz parte do funcionamento natural da pisada. Portanto, o alerta não está na existência desses movimentos, mas na mudança progressiva. Isso porque, quando uma dessas rotações se torna mais acentuada, passa a gerar desconforto, como dores nos pés, sobretudo durante a atividade física. Nesse sentido, o fisioterapeuta recomenda ficar de olho em possíveis sintomas e procurar uma avaliação profissional para investigar melhor. Sinais de que sua pisada pode estar mudando Alguns sinais do dia a dia ajudam a identificar alterações importantes na pisada antes mesmo de surgir dor. Observar o comportamento dos pés e até dos calçados é um dos jeitos mais simples para perceber algo de diferente e agir na hora certa. Entre os principais indícios, o ortopedista Ivo Zulian Neto, da plataforma INKI de consultas médicas, lista: 1. Desgaste irregular do solado. 2. Calcanhar do sapato inclinando para dentro ou para fora. 3. Surgimento de calos em pontos específicos. 4. Ressecamento da pele dos pés. 5. Desalinhamento dos dedos, como o joanete. 6. Sensação de cansaço ou sobrecarga nos tornozelos. “Esses sinais mostram que o corpo pode estar compensando uma pisada inadequada. Quando o desvio é acentuado, o peso deixa de ser distribuído corretamente, gerando sobrecarga nas articulações e, com o tempo, dor”, alerta o médico. Como evitar problemas e tratar O fisioterapeuta Marcio Guimarães chama atenção para hábitos que podem agravar o caso e até trazer problemas mais sérios, como: aumento repentino de distância ou intensidade nos treinos; falta de fortalecimento muscular; uso de calçados sem suporte adequado; ausência de adaptação progressiva à atividade física. Já quando o assunto é tratamento, o ortopedista Ivo Zulian Neto destaca as palmilhas ortopédicas sob medida como primeira linha por reposicionar as forças e dar equilíbrio à marcha. A fisioterapia também destaca ser fundamental o fortalecimento. Se nada disso resolver, uma intervenção cirúrgica pode ser considerada. “Sempre gosto de lembrar que nenhum corpo é perfeitamente simétrico. Então, é normal ter pequenas diferenças entre os pés. O perigo mora nas soluções genéricas, como comprar um tênis que promete corrigir sem nem saber o grau do problema. Às vezes, você corrige um lado e prejudica o outro”, finaliza o médico.

Por que meus pés fedem? Conheça possíveis causas
Sabia que, na maioria das vezes, o chulé não está ligado diretamente à falta de higiene? Na verdade, o mau cheiro nos pés é bem mais comum do que se imagina. Mesmo assim, costuma causar bastante desconforto no dia a dia e merece ser investigado e tratado, pois pode envolver questões hormonais e metabólicas. Para começar, vale saber que esse odor surge a partir da interação entre o suor e as bactérias naturalmente presentes na pele, criando um ambiente propício para a produção de substâncias com cheiro desagradável. É o que explica a dermatologista Carolina Malavassi, da plataforma de consultas médicas INKI. “O suor não tem cheiro. Esse odor aparece quando bactérias degradam componentes do suor e células mortas da pele, liberando substâncias responsáveis pelo cheiro característico”, desmistifica a médica. Odor mais forte Nem todo mundo sente o problema com a mesma intensidade. Isso acontece porque o mau cheiro depende de uma combinação de fatores individuais e ambientais, como: composição da microbiota da pele; presença de hiperidrose (suor excessivo); predisposição genética; alterações hormonais, como na puberdade, gravidez e menopausa. Além disso, a endocrinologista integrativa Juliana Brettas destaca que questões hormonais e metabólicas influenciam o quadro. Hipertireoidismo, estresse intenso e alterações no funcionamento do organismo podem aumentar a produção de suor e favorecer o ambiente para proliferação de micro-organismos. Sinais que indicam problema Embora o chamado “chulé” seja a causa mais comum, o odor nos pés também pode ser um sinal de alterações dermatológicas ou até sistêmicas. Nesse sentido, a especialista Carolina Malavassi orienta observar se há outras queixas associadas: descamação, vermelhidão ou fissuras; presença de “crateras” na pele; manchas entre os dedos; coceira, dor ou inflamação. “Esses sintomas podem indicar condições como micose (tinea pedis), eritrasma ou ceratólise plantar, que exigem tratamento específico”, esclarece a dermatologista. Considerando questões sistêmicas, perda de peso, coração acelerado e ansiedade são motivos suficientes para consultar um especialista da área. O que piora o odor (e quando procurar ajuda) Como pontapé inicial para investigar a causa do mau cheiro dos pés, procure observar alguns hábitos do dia a dia. Apesar de parecerem inofensivos, esses costumes favorecem diretamente o chulé: uso frequente de calçados fechados e pouco ventilados; meias sintéticas que não absorvem a umidade; não secar bem os pés, especialmente entre os dedos; reutilizar calçados sem deixá-los arejar; não trocar as meias com frequência. Alimentação, uso de certos medicamentos e algumas doenças ainda são possíveis causas do odor. A metabologista Juliana Brettas lembra que, no caso da diabetes, pode haver alteração na sudorese, além de maior predisposição a infecções por fungos e bactérias. O ideal é buscar avaliação médica quando o mau cheiro persiste mesmo com cuidados básicos, se surgem lesões na pele ou há impacto na qualidade de vida. Lembre-se de que o suor excessivo, sobretudo quando aparece de forma intensa ou repentina, também merece investigação.
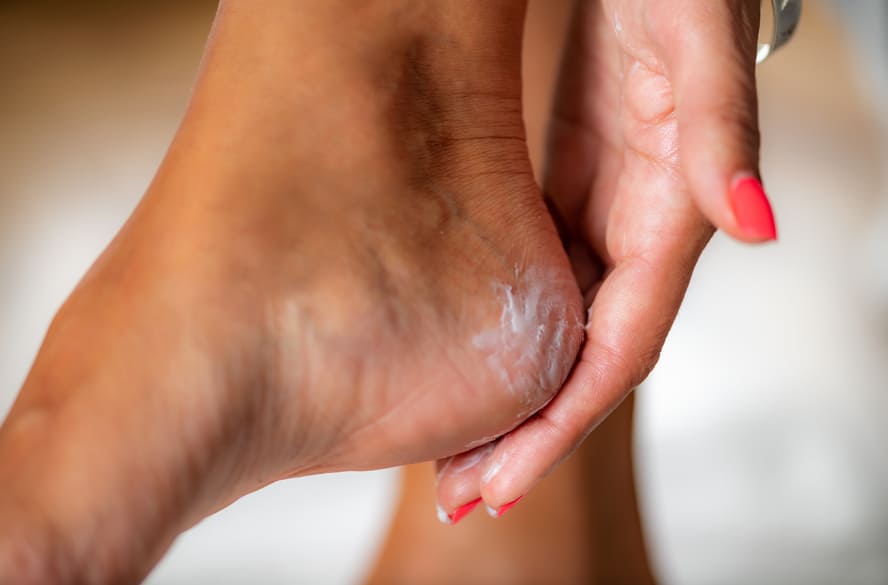
Calcanhar rachado: como fechar as fissuras antes do inverno
Há quem pense que o inverno seja a solução para o calcanhar rachado, já que as sandálias voltam para o armário e os calçados mais fechados, como tênis e botas, escondem as rachaduras. Mas a verdade é que o frio piora a situação: a pele fica mais ressecada, perde a elasticidade e abre pequenas fissuras, que podem doer e sangrar. Segundo a podóloga Simone Bonani, o problema começa de forma silenciosa, conforme a estação vai mudando. Ocorrem o ressecamento e o espessamento da pele na região dos pés, especialmente nos calcanhares, que sofrem maior pressão no dia a dia. “Os ‘rachados’ surgem a partir da área ressecada, enquanto as fissuras são um estágio mais avançado. É quando a pele se rompe e forma pequenas aberturas, aumentando o risco até mesmo de sangramento e infecções”, alerta a profissional. Por que o frio piora Além das quedas na temperatura, o inverno brasileiro é marcado pelo ar mais seco. Essa combinação climática torna o cenário perfeito para a pele perder sua hidratação natural e ceder lugar para as rachaduras. Mas a culpa não é só do frio. Outros fatores aumentam o risco ou agravam o quadro ao longo do tempo: pele extremamente ressecada; uso frequente de calçados abertos; longos períodos em pé; sobrepeso; falta de hidratação; doenças como diabetes. Nesse contexto, o calcanhar passa a sofrer não só com o ressecamento, mas também com a pressão constante, o que favorece o surgimento de cortes mais profundos. Quando o ressecamento vira alerta É bom lembrar que nem todo ressecamento exige intervenção imediata. Ainda assim, é importante saber identificar quando o quadro evolui para algo mais sério. Para se ter uma ideia, em estágios iniciais, a pele tende a ficar apenas áspera e esbranquiçada. Por outro lado, quando surgem fissuras profundas, os sinais mudam. Atente-se quando identificar: dor ao caminhar; presença de cortes visíveis; sangramento; desconforto constante. Como tratar e evitar piora A podóloga Simone Bonani compartilha formas eficientes de fechar as fissuras antes do frio chegar. Com constância, adote essas medidas: hidratação diária; uso de meias para potencializar os cremes; uso de calçados adequados; tomar banhos mornos; não andar descalço; não lixar os pés em casa. “Ureia, ácido salicílico e lactato de amônio são bons ativos para investir, com prescrição, porque promovem hidratação e renovação da pele. Em casos leves, a melhora pode aparecer em poucos dias”, afirma a profissional. Para os quadros mais avançados, são necessárias algumas semanas de cuidados contínuos, além da avaliação e orientação de um especialista, sobretudo para a recomendação de produtos seguros.

Como proteger as articulações dos pés na meia-idade
Com o passar dos anos, os pés começam a dar sinais de desgaste, mas nem sempre a dor é o primeiro deles. Às vezes, aparece como rigidez, incômodo ao caminhar ou até uma sensação de impacto mais forte no chão. Reconhecer os sintomas e buscar o especialista certo é a chave para evitar problemas mais sérios. Embora as mudanças sejam esperadas com o avanço da idade, o ortopedista Ivo Zulian Neto, da plataforma de consultas médicas INKI, destaca que transformações corporais nunca devem ser ignoradas. Afinal, podem afetar diretamente a mobilidade. “A partir da meia-idade, é comum observar desgaste articular, perda da elasticidade dos ligamentos e redução do coxim gorduroso plantar, que funciona como um amortecedor natural”, detalha o médico. O que muda nos pés com o tempo? Na prática, o corpo vai perdendo parte da capacidade de absorver impacto. A cartilagem se desgasta, os ligamentos ficam menos elásticos e o pé passa a sentir mais cada passo. A partir disso, algumas alterações costumam surgir. Segundo o especialista, entre as mudanças mais comuns estão: dor e rigidez nas articulações; redução da mobilidade; menor capacidade de amortecimento; deformidades como o hálux valgo (joanete). Essas e outras deformidades mudam a forma de pisar e acabam sobrecarregando outras regiões do corpo, como joelhos e quadris. Quando o alerta vai além da dor comum Vale destacar que nem toda dor no pé tem a mesma origem. Essa questão é importante, porque, em alguns casos, o problema não é apenas mecânico, mas inflamatório. Aí, outras especialidades entram em cena para somar com a ortopedia. O reumatologista Henrique Dalmolin, do Hospital Moriah, alerta que dores persistentes não devem ser tratadas como algo “normal da idade”, principalmente quando vêm acompanhadas de outros sinais como: dor que melhora com movimento e piora no repouso; rigidez pela manhã por mais de 30 minutos; inchaço sem trauma; dor noturna ou nos primeiros passos do dia. “Esses sintomas podem indicar doenças como gota, artrite reumatoide ou artrite psoriásica. Até quadros de fascite plantar que não melhoram podem ter origem inflamatória, não apenas sobrecarga”, acrescenta o médico. Cuidados com as articulações A boa notícia é que pequenas mudanças na rotina fazem diferença. Para ambos os especialistas, começar por escolhas simples, que ajudam a reduzir o impacto e preservar as articulações ao longo dos anos, é o ideal. O tipo de calçado utilizado é um ponto destacado pelo ortopedista Ivo Zulian Neto, já que influencia diretamente na proteção dos pés. Por isso, vale optar por modelos com bom amortecimento, estabilidade, espaço adequado para os dedos e material confortável. Entre outras orientações estão: Manter o peso sob controle. Evitar salto alto ou uso prolongado de chinelos. Fortalecer a musculatura, incluindo os pequenos músculos do pé. Praticar atividade física de baixo impacto. Por último, o reumatologista Henrique Dalmolin orienta: dor frequente não deve ser ignorada. “É sinal de que algo precisa ser investigado”, frisa.

Sente dor ao andar rápido? Saiba o que pode ser
Andar mais rápido até pode acelerar a respiração pelo esforço repentino, mas não causar dor nos pés. O esperado é sempre ser uma caminhada estável e sem desconforto, portanto, qualquer alteração é sinal de alerta e aviso de que a biomecânica não está funcionando como deveria. De acordo com a ortopedista Fabiana Maria Freitas, membro da Sociedade Brasileira de Ortopedia e Traumatologia do Ceará (SBOT-CE), essa dor está diretamente ligada a alterações na forma como o corpo distribui o peso durante o movimento. Além disso, a médica reforça que o desconforto não deve ser ignorado. “Sentir dor não é normal. O aceitável é caminhar com estabilidade e sem dor. Qualquer alteração em relação a isso deve ser investigada”, avisa. O que pode estar por trás A dor ao caminhar rápido pode ter diferentes origens, mas costuma estar ligada a alterações na marcha ou na forma de pisar, como pronação ou supinação. Outros sintomas comuns disso são calosidades e desgaste irregular dos sapatos. É importante destacar que essas mudanças biomecânicas não impactam apenas os pés, mas também outras regiões, gerando dores articulares nos tornozelos, joelhos, quadril e até na coluna lombar. A especialista em pé e tornozelo esclarece que isso acontece porque o corpo funciona de forma integrada, ou seja, um desequilíbrio em qualquer região pode sobrecarregar outras áreas. Quando a dor é um sinal de alerta Nenhuma dor deve ser ignorada, mas alguns sinais reforçam que é hora de buscar avaliação. O principal deles é a persistência ao longo do tempo. Vale observar também: desconforto que não melhora espontaneamente; dor associada à caminhada, mesmo em atividades simples; sensação de sobrecarga nos pés ou tornozelos. A ortopedista Fabiana Maria Freitas reforça a importância de olhar para outras estruturas dos pés, como a fáscia plantar, os tendões e as articulações, já que a má distribuição de carga pode afetar essas regiões e aumentar o risco de lesões a longo prazo. Como evitar o problema O tratamento depende da causa da dor, mas, de forma geral, envolve uma combinação de medidas para corrigir a sobrecarga e melhorar a mecânica da caminhada. Entre as principais abordagens estão: escolha de calçados adequados ao tipo de pisada; uso de palmilhas com prescrição; fisioterapia e reabilitação motora; fortalecimento muscular para melhorar a estabilidade; uso de medicamentos ou intervenções (em casos específicos). “Os quadros de dor em região de pé e tornozelo sempre merecem uma avaliação individual e detalhada. Os exames complementares são solicitados conforme a suspeita clínica, mas a imagem isoladamente não substitui a avaliação médica”, orienta a especialista.


![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)