
Talco Desodorante para os Pés Pó Fresh 100g – Tenys Pé Baruel
Desodorante aprovado por consumidores das regiões mais quentes do Brasil. Fragrância super-refrescante.
ComprarTalco Desodorante para os Pés Pó Fresh 100g – Tenys Pé Baruel
Desodorante aprovado por consumidores das regiões mais quentes do Brasil. Fragrância super-refrescante.
ComprarQuantidade
100 g
Benefícios
• Antisséptico
• Combate 99% de Fungos* e Bactérias**
• Ajuda a evitar frieiras e micoses
• Elimina o mau odor
• Dermatologicamente testado
• Ideal nas atividades esportivas
Dicas de Uso
Aplique diariamente Desodorante para os pés Pó Tenys Pé Baruel Fresh nos pés e no interior do calçado, evitando contato com a parte externa.
Para proteção auxiliar, aplique novamente o produto após o uso do calçado.
Use antes e depois das atividades desportivas.
Resultado
Pés secos, cheirosos e com proteção diária, além de calçados mais limpos que duram mais tempo.
Pés livres de 99% dos fungos e bactérias.
Ajuda a evitar frieiras e micoses nos pés.
Ingredientes
INGREDIENTS: ZEA MAYS STARCH, HYDRATED SILICA, BENZOIC ACID, DECYLENE GLYCOL, PARFUM, COUMARIN, ALPHA-ISOMETHYL IONONE, LIMONENE.
Mais sobre Talco Desodorante para os Pés Pó Fresh 100g – Tenys Pé Baruel
Desodorante em pó para os pés Tenys Pé Baruel Fresh oferece ação antisséptica e combate 99% dos fungos* e bactérias**. Ajuda a evitar frieiras e micoses nos pés. Feito exclusivamente para as regiões mais quentes do Brasil com uma fragrância exclusiva super-refrescante.
Mantém os pés sempre secos, cheirosos e protegidos com ação desodorante, além de ajudar na conservação do calçado.
É fácil de aplicar. O desodorante Tenys Pé Baruel Fresh elimina o mau odor.
Ideal para antes e depois de atividades esportivas.
Dermatologicamente testado. O Tenys Pé Fresh tem uma fragrância super-refrescante e exclusiva desenvolvida e aprovada por consumidores das regiões mais quentes do Brasil.
Fungos* Trichophyton Interdigitale, Trichophyton Rubrum.
Bactérias** Staphylococcus Aureus, Corynebacterium Xerosis
Recomendações
Uso externo. Não ingerir. Manter fora do alcance de crianças. Deve ser aplicado por adulto ou sob sua supervisão. Não usar se a pele estiver irritada ou lesionada. Evitar contato com os olhos, caso isto ocorra, enxágue abundantemente com água. Usar somente nas áreas indicadas. Evite a inalação direta deste produto. Em caso de irritação, suspender o uso e procurar um médico. Conservar em local seco e fresco.
Descubra
Outros produtos Conhecer todos

Talco Desodorante para os Pés Pó Sabrina Sato 100g – Tenys Pé Baruel
Desfile com confiança com os pés sempre secos e cheirosos. Desodorante em pó com ação antisséptica.

Desodorante para os Pés Jato Seco Sabrina Sato 92g/150ml – Tenys Pé Baruel
Desodorante jato seco de rápida absorção. Desfile com confiança com os pés sempre secos e cheirosos.
Perguntas frequentes
Tenys Pé foi desenvolvido com ingredientes que agem eficazmente no controle da transpiração excessiva, eliminando fungos e bactérias que causam odores.
Conheça o Universo do Pé

Verruga plantar é contagiosa, mas tem tratamento
As verrugas plantares são lesões que aparecem na sola dos pés e, embora possam ser confundidas com calos, têm uma origem viral específica. Apesar de já existirem tratamentos disponíveis, a prevenção ainda é a melhor forma de se defender. Tais verrugas são causadas pelo Papilomavírus Humano (HPV), mas não o mesmo tipo que acomete os genitais, relacionado às Doenças Sexualmente Transmissíveis (DSTs), como esclarece o dermatologista José Roberto Fraga Filho, diretor clínico do Instituto Fraga de Dermatologia. A saber, as lesões que caracterizam a verruga plantar ocorrem quando o vírus entra na pele por pequenas fissuras ou rachaduras, especialmente em ambientes úmidos e quentes, como chuveiros, vestiários e piscinas públicas. Ao contrário dos calos, as verrugas plantares podem crescer para dentro da pele e, dependendo do caso, causar desconforto significativo. “Elas são duras, ásperas e apresentam pontinhos enegrecidos em sua superfície, que são pequenos vasos sanguíneos. Algumas são assintomáticas, enquanto outras podem ser muito dolorosas, lembrando a sensação de pisar em uma pedra dentro do sapato”, descreve o médico. Quem tem predisposição De acordo com o profissional, crianças e jovens adultos são mais vulneráveis ao problema. Isso porque o sistema imunológico deles ainda está em desenvolvimento e pode ter mais dificuldade para combater o HPV. Além disso, atividades frequentes em locais públicos úmidos, como piscinas e vestiários, aumentam as chances de contato com o vírus. Por isso vale atenção redobrada a quem frequenta natação, academias e praias com frequência. Como evitar verrugas plantares Embora o contato com o vírus seja comum, algumas medidas simples podem prevenir o surgimento da lesão. Entre as principais recomendações, Fraga destaca: Use chinelos ou sandálias em áreas públicas, como piscinas, saunas e banheiros coletivos, para evitar o contato direto da pele com superfícies contaminadas; Não compartilhe itens pessoais, como toalhas, sapatos ou meias, que podem estar contaminados pelo vírus; Mantenha os pés secos e bem cuidados, já que a umidade facilita a proliferação do HPV e o aparecimento de lesões. Como medida adicional e visando o bem-estar geral dos pés, hidratá-los diariamente também ajuda. Afinal, a pele hidratada evita e melhora rachaduras e cortes, que são a porta de entrada para o vírus na pele. Tratamentos disponíveis O dermatologista reforça que a prevenção é a melhor estratégia. Porém, com o diagnóstico confirmado, iniciar o tratamento das verrugas plantares é um passo importante para não sofrer com desconfortos maiores. A boa notícia é que existem diversos métodos terapêuticos à disposição, como: Desbastamento: remove parte da camada endurecida da verruga para facilitar outros tratamentos; Produtos à base de ácido salicílico: ajudam a destruir a lesão de forma gradual e segura; Crioterapia: utiliza nitrogênio líquido para congelar e destruir o tecido infectado; Aplicação de laser: em casos mais resistentes, o laser pode ser uma solução eficaz para remover a verruga. “Cada caso deve ser avaliado por um profissional, que indicará o melhor tratamento conforme o tamanho, a quantidade e a localização das lesões, bem como a resposta do paciente às terapias anteriores”, pontua José Roberto Fraga Filho. Identificar a verruga plantar logo no início facilita o tratamento e reduz as chances de que ela se espalhe ou cause dores mais intensas. Além disso, quanto antes o paciente procurar um dermatologista, mais rápidas serão as intervenções e o alívio dos sintomas. Verruga plantar não é DST Um ponto importante destacado pelo especialista é o esclarecimento sobre o tipo de HPV envolvido. "Esse HPV não é o mesmo que acomete os genitais nas DSTs", ressalta Fraga, desmistificando um equívoco comum. Além disso, ele reforça que, apesar de ser contagiosa, a verruga plantar raramente causa problemas graves, mas pode afetar a qualidade de vida devido ao desconforto.

Talco antifúngico: o que é, para que serve e como usar
Já ouviu falar no talco antifúngico? Talvez não se lembre do nome, mas o produto nada mais é do que aquele talco próprio para os pés, recomendado sobretudo para quem sofre com suor excessivo na região e, consequentemente, tem mau odor. Segundo a podóloga Ana Paula Correia, especialista em atendimento a idosos, ele ainda pode ser usado para outras finalidades, como casos de micose e frieira - ao manter a pele seca, ajuda também no combate aos fungos e previne infecções. "O talco antifúngico contém substâncias que controlam a umidade e inibem a proliferação de fungos, ajudando tanto na prevenção quanto no tratamento de problemas como esses, comuns nos pés", afirma a especialista. Como aplicar corretamente? Os talcos antifúngicos não precisam de receita médica e podem ser comprados em mercados e farmácias, sem contraindicações específicas. Mesmo assim, existe o jeito certo de usá-los para alcançar o efeito desejado. Veja o passo a passo indicado por Ana Paula Correia: 1. Lave bem os pés com sabonete neutro. 2. Garanta que a pele esteja completamente seca, sobretudo entre os dedos. 3. Aplique uma quantidade moderada entre cada dedo e na planta dos pés. 4. Retire o excesso e calce meias e/ou sapatos. Um detalhe: a podóloga explica que o talco antifúngico pode ser usado diariamente para controlar a umidade dos pés e evitar a proliferação de fungos e infecções. Porém, é importante procurar um dermatologista para entender as causas quando o suor nos pés é excessivo. Talco antifúngico substitui tratamentos médicos? A resposta é não. Embora ajude a controlar e prevenir infecções fúngicas, o talco não substitui os tratamentos médicos. Por isso, mesmo que o produto consiga ajudar com a queixa, a ida ao especialista ainda pode ser necessária dependendo do caso. Nesse sentido, a podóloga reforça que, em algumas situações, a abordagem terapêutica pode exigir medicamentos orais e tópicos, como pomadas antifúngicas, por exemplo. Essas opções só devem ser administradas com a recomendação e supervisão de um profissional de saúde. Outras formas de controlar suor e odor nos pés Além do talco antifúngico, adotar hábitos saudáveis faz diferença para quem sofre com o suor excessivo nos pés e precisa lidar com situações desagradáveis no dia a dia, como meias frequentemente úmidas, mau cheiro e o surgimento de condições adjacentes, como as micoses, que causam outros sintomas incômodos. Pensando nisso, a especialista recomenda: Manter os pés sempre limpos e secos; Usar meias de algodão e trocá-las com frequência; Optar por calçados ventilados e evitar materiais sintéticos. Com esses cuidados, é possível evitar desconfortos e manter os pés saudáveis no dia a dia.

3 exercícios eficazes para fortalecer os pés e evitar lesões
Os pés desempenham um papel fundamental na estabilidade e mobilidade do corpo, mas muitas vezes são negligenciados na rotina de exercícios. Fortalecê-los pode prevenir lesões, melhorar o equilíbrio e até mesmo beneficiar atividades físicas como corrida e caminhada. Segundo a educadora física Alessandra Nascimento, diretora da Sociedade Brasileira de Geriatria e Gerontologia de São Paulo (SBGG-SP), antes de iniciar o fortalecimento, é essencial melhorar a mobilidade dos pés para potencializar a oxigenação dos tecidos e estimular a sensibilidade. A profissional também explica que os benefícios trazidos pelos treinos vão depender de cada perfil. “Especialmente para pessoas idosas, estes exercícios vão proteger e fortalecer os tendões, músculos e ligamentos, evitando lesões”, complementa. Aprenda três exercícios de fortalecimento Outra boa notícia é que, além de trazer tantas vantagens para a saúde física, os exercícios para fortalecer os pés podem ser feitos em casa e sem aparelhos de ginástica. Bola de tênis, garrafa, cadeira e até a parede são alguns dos recursos que podem ser usados para treinar o fortalecimento no dia a dia. A seguir, a profissional ensina três exercícios: 1. Mobilidade com bola de tênis ou rolo Função: estimular a circulação e preparar os pés para outros exercícios. Você vai precisar de: bola de tênis, pequeno rolo ou garrafa de plástico congelada. Como fazer? Com o objeto sob a sola do pé, realize movimentos suaves para frente e para trás por um minuto em cada pé, repetindo três séries. O movimento ajuda a irrigar os tecidos e potencializar a sensibilidade plantar. 2. Exercício de equilíbrio e estabilidade Função: fortalecer os músculos e melhorar a propriocepção (capacidade do corpo de reconhecer sua posição no espaço). Você vai precisar de: cadeira ou parede. Como fazer? Trata-se de um apoio unipodal. Em pé, tire um pé do chão e mantenha o joelho flexionado para trás. Se precisar, segure-se em uma cadeira ou parede e, conforme ganhar segurança, tente fazer sem apoio. A orientação é manter a posição por 30 segundos em cada pé, realizando três séries. 3. Elevação de calcanhares Função: um dos melhores exercícios para fortalecer a panturrilha e melhorar a saúde cardiovascular. Você vai precisar de: nada! Como fazer? Em pé, levante os calcanhares e mantenha a posição por 10 segundos. Depois, faça 15 repetições de subida e descida, repetindo três séries. De acordo com Alessandra, dentro de três a quatro semanas já é possível sentir os benefícios proporcionados pelos exercícios. Porém, para isso acontecer, é preciso constância no processo, ou seja, manter regularidade nas práticas. Outras formas de fortalecer os pés Além dos exercícios, incluir alongamentos diários para os músculos da perna e dos pés é essencial para manter a flexibilidade dos tendões e ligamentos. Independentemente da idade ou do nível de condicionamento físico, os exercícios de fortalecimento dos pés podem ser incluídos na rotina, promovendo saúde, prevenção de lesões e maior qualidade de vida.
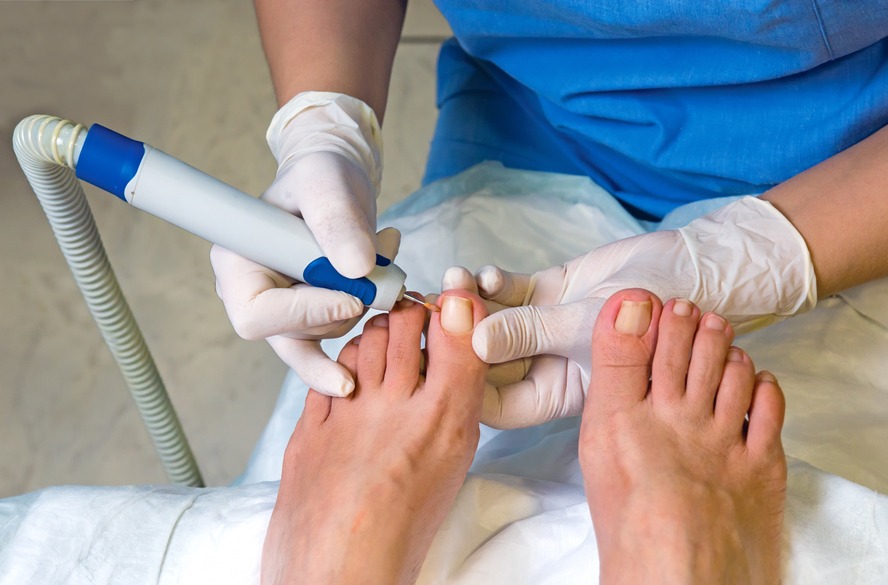
Quando procurar um podólogo? Entenda o que ele faz
Tal qual o ditado popular, o podólogo é o profissional que as pessoas geralmente recorrem “quando o calo aperta”, mas você sabe a hora de procurá-lo? Diferentemente de um pedicure, o foco de atuação do podólogo é na saúde dos pés e não no embelezamento deles. Para isso, o trabalho do podólogo foca em prevenir e cuidar de condições mais sérias e incômodas, como calosidades, rachaduras e as temidas unhas encravadas. "A função do podólogo é muito mais ampla do que a de um pedicure. Nosso foco é tratar problemas específicos e evitar que questões pequenas se tornem algo mais grave", explica a podóloga Marina Groke, da rede Unhas Cariocas. Ela destaca ainda que a formação em podologia permite, por exemplo, identificar a presença de infecções fúngicas e orientar quanto aos procedimentos para tratamento e, também, sobre prevenção. Podologia X pedicure É verdade que existem diferenças entre as profissões e podólogos e pedicures, mas também não se pode ignorar as semelhanças na atuação, como os cuidados com os pés e unhas. Então, quando procurar um ou outro? A gente ajuda: Tudo o que for relacionado à aparência e relaxamento, como unhas pintadas, cutilagem e massagens, pode ser feito com o(a) pedicure; Questões de saúde, aquelas que envolvem dor, incômodos e causam desconforto, devem ser atendidas por podólogo(a). "Embora os pedicures possam notar sinais de problemas como micoses e unhas encravadas, eles encaminham para um podólogo ou especialista de saúde para o tratamento adequado", acrescenta Marina. O que os podólogos fazem? A lista de atribuições de um profissional da podologia é grande. Confira algumas tarefas: Desencravar unhas de maneira segura, utilizando órteses para aliviar a pressão e evitar a inflamação da região (vamos falar melhor disso logo mais); Remover calosidades e rachaduras com produtos específicos para prevenir que uma pequena fissura evolua para uma lesão séria, por exemplo; Identificar e tratar micoses com a aplicação de produtos e tratamentos específicos e orientação acerca de cuidados diários que precisam ser seguidos pela pessoa; Cuidar de bolhas, verrugas, joanetes, descamações e até das consequências de doenças que costumam afetar os pés, como a diabete. Voltando às unhas encravadas, o podólogo ainda avalia qual a gravidade de cada caso antes de seguir com sua intervenção. De acordo com a especialista Marina Groke, são três classificações. "O grau I de unhas encravadas tem sinais inflamatórios, como vermelhidão, edema leve e dor; o II já apresenta saída de secreção e infecção; e o III conta com formação de tecido de granulação e hipertrofia ungueal", detalha. O podólogo pode prescrever remédios? Não, o podólogo não pode prescrever medicação. Apesar de ser um profissional da saúde, a podologia não confere formação médica e, portanto, não permite a prescrição de medicamentos – com ou sem receita –, nem o fechamento de diagnósticos. Em casos assim, o protocolo é encaminhar o cliente ao especialista mais adequado, como um dermatologista. Marque uma visita mesmo sem queixas Justamente por não atuar no tratamento medicamentoso, um foco importante dos podólogos está na prevenção de queixas e orientação quanto aos cuidados. Entretanto, para isso ser possível, a visita regular é crucial, mesmo sem queixas. "O ideal é visitar o podólogo uma vez por mês para manter os pés saudáveis e fazer o corte adequado das unhas, procedimento conhecido como onicotomia", recomenda Marina. Ela alerta, porém, que algumas condições são indicativas para agendar uma consulta com mais pressa: unhas encravadas ou dor nas unhas; calosidades; rachaduras, fissuras ou descamação; micoses ou infecções fúngicas; diabetes ou outras condições que afetam a circulação nos pés; feridas que não saram; bolhas, joanetes ou verrugas; vermelhidão, coceira ou alteração na cor das unhas e pontas dos dedos. A podóloga reforça que um profissional dessa área pode ajudar a prevenir complicações dos quadros acima e manter os pés saudáveis e confortáveis no dia a dia.
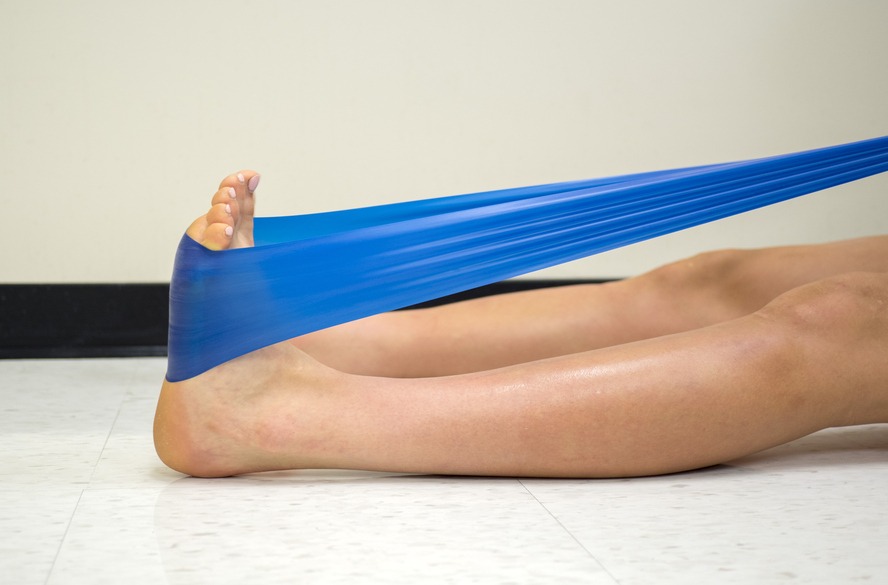
Aprenda 3 exercícios rápidos para aliviar a fascite plantar
A fascite plantar é uma inflamação dolorosa e capaz de afetar a faixa de tecido que liga o calcanhar aos dedos dos pés. Esse problema pode dificultar a locomoção e comprometer a qualidade de vida. A boa notícia é que alguns exercícios específicos podem aliviar o desconforto e até ajudar no tratamento da condição. A fisioterapeuta Gislaine Eurich ressalta que os exercícios desempenham um papel essencial no combate à fascite plantar. “Eles ajudam a aumentar a flexibilidade, fortalecer os músculos do pé e da perna, melhorar a mobilidade e reduzir a inflamação, o que alivia a dor”, explica. Além disso, se praticadas corretamente, as atividades físicas podem ser grandes aliadas na prevenção da condição, diminuindo a sobrecarga na fáscia plantar e até evitando novas (e dolorosas) crises. Exercícios ajudam a tratar ou apenas aliviam a dor? As duas coisas! Os exercícios não apenas aliviam os sintomas, mas fazem parte do tratamento indicado pelo profissional de saúde. Eles atuam tanto em: Alívio da dor, pois promovem o relaxamento da fáscia plantar, melhoram a flexibilidade e reduzem a intensidade; Tratamento da condição, já que fortalecem os músculos do pé e tornozelo, melhoram a postura e ajudam a prevenir recidivas. “Mesmo após a cura da fascite plantar, manter uma rotina de exercícios é muito importante para evitar que o problema retorne”, ressalta Gislaine. Exercícios X fascite plantar A atividade física pode ocasionar a fascite plantar? A resposta é sim. Entretanto, isso só acontece quando as práticas dos exercícios são feitas de maneira errada e acabam se tornando um fator de risco para o surgimento de tal problema. Nesse sentido, os principais erros são: Praticar esportes de alto impacto sem preparação adequada; Usar calçados sem suporte ou amortecimento suficiente; Ter baixa flexibilidade e força muscular, aumentando o risco de lesões; Correr ou caminhar de forma errada, sobrecarregando a fáscia plantar. “Se houver dor ou desconforto durante a prática, é fundamental ajustar a técnica ou buscar a orientação de um profissional”, alerta a fisioterapeuta. 3 exercícios para aliviar a fascite plantar Na maior parte do tempo, os exercícios são aliados para aliviar a fascite plantar. Isso significa que aprender algumas práticas simples podem trazer alívio às dores e ainda acelerar a recuperação. A seguir, a fisioterapeuta Gislaine Eurich ensina três opções para serem colocadas em prática: Alongamento da fáscia plantar Sente-se em uma cadeira e estenda o pé afetado para frente. Use uma toalha ou uma faixa para puxar o pé para cima, sem tirar o calcanhar do chão. Mantenha a posição por 15 a 30 segundos e repita de 3 a 5 vezes. Alongamento dos músculos do pé Ainda sentado, estenda o pé afetado para frente. Use os dedos das mãos para puxar os dedos do pé para cima, alongando a sola do pé. Segure a posição por 15 a 30 segundos e repita de 3 a 5 vezes. Fortalecimento dos músculos do pé Também sentado em uma cadeira, levante o pé afetado do chão. Mantenha a posição elevada por 5 a 10 segundos antes de relaxar. Repita o exercício de 10 a 15 vezes. “Esses exercícios são simples e podem ser feitos em casa. Mas é importante não exagerar e respeitar os limites do corpo. Lembre-se também de consultar um profissional antes de iniciá-los”, complementa. Como evitar uma fascite plantar Por fim, mesmo após a cura, manter bons hábitos é essencial para que não ocorra o retorno da fascite plantar. Algumas medidas preventivas incluem: Usar calçados adequados para absorver impacto e dar suporte ao arco do pé; Alongar e fortalecer os pés regularmente; Controlar o impacto ao caminhar e praticar esportes; Evitar ficar longos períodos em pé, sem apoio adequado. “A fascite plantar pode ser crônica, então a melhor estratégia é manter os pés fortalecidos e evitar sobrecargas desnecessárias”, conclui a fisioterapeuta.

Caminhar descalço ajuda em casos de pé chato
O chamado “pé chato”, tecnicamente conhecido como pé plano, é caracterizado pela ausência ou redução do arco plantar, ou seja, aquela curvatura natural da sola do pé. Embora muitas vezes não cause dor, em alguns casos pode afetar a postura, alterar o equilíbrio e gerar desconforto em várias partes do corpo. Andar descalço pode ser uma “solução”. A fisioterapeuta Daniela Gamboa, analista do comportamento e psicomotricista, destaca que o arco plantar costuma se formar até os seis ou sete anos de idade, acompanhando o fortalecimento dos músculos e ligamentos dos pés. No entanto, em algumas pessoas, não é uma condição que se desenvolve adequadamente ou reduz na vida adulta. “Isso pode estar ligado a fatores genéticos, fraqueza muscular, alterações ligamentares, sobrepeso ou uso prolongado de calçados inadequados”, explica a profissional. “O pé plano pode ser assintomático, mas também costuma causar desequilíbrio postural, fadiga e dores nos pés, tornozelos, joelhos e coluna.” Faz diferença andar descalço? A resposta é sim. De acordo com Daniela Gamboa, caminhar sem calçado, quando bem orientado, pode ajudar no fortalecimento dos músculos dos pés e na melhora do equilíbrio. “A caminhada descalça estimula a propriocepção, ou seja, a percepção do corpo no espaço. Ainda ativa os músculos intrínsecos dos pés, que sustentam o arco plantar. É como uma academia natural, mas deve ser feita com critério e supervisão”, afirma. Um detalhe importante: nem todas as pessoas podem praticar a caminhada com pés desprotegidos com a segurança necessária. A prática deve ser evitada em casos de: Dor intensa; Inflamação; Obesidade; Instabilidade ligamentar; Alterações estruturais severas. A quem se encaixa em uma ou mais dessas situações, a orientação é não caminhar descalço, pois isso pode agravar o quadro, especialmente de dor, e gerar sobrecarga articular. Superfícies seguras Além de saber quem pode ou não caminhar com os pés sem acessórios, é fundamental entender onde essa caminhada deve acontecer, já que algumas superfícies são mais seguras que outras. A especialista recomenda priorizar terrenos naturais e levemente irregulares, que exigem ajustes sutis da musculatura e favorecem o estímulo fisiológico dos pés. Os mais recomendados são: Áreas com grama; Areia fofa; Tapetes sensoriais; Superfícies de EVA. Por outro lado, pisos duros e frios, como cerâmica ou concreto, devem ser evitados, já que aumentam o impacto e podem causar desconforto ou inflamação. Exercícios que complementam A caminhada descalça pode ser associada a exercícios simples que ajudam a ativar e fortalecer os músculos plantares, como: Pegar objetos com os dedos dos pés; Enrolar e desenrolar uma toalha no chão; Caminhar na ponta dos pés e nos calcanhares; Massagear a planta dos pés com bolas pequenas. Essas práticas contribuem para o alinhamento biomecânico, a estabilidade e o fortalecimento do arco plantar. O uso de palmilhas ortopédicas ainda pode ser indicado até mesmo para quem realiza fortalecimento muscular. Não substituem os exercícios, mas melhoram o alinhamento e a distribuição do peso, proporcionando conforto durante a reabilitação. O ideal é que as palmilhas sejam personalizadas, após avaliação postural e baropodométrica, com acompanhamento fisioterapêutico. Isso porque o arco plantar funciona como um amortecedor natural e, quando está rebaixado, há maior rotação interna dos joelhos e tornozelos, somada à sobrecarga nos quadris e na coluna. Avaliação, acompanhamento e melhora A fisioterapeuta explica que a avaliação deve considerar todo o corpo, não apenas os pés. São analisados: Alinhamento dos eixos corporais; Mobilidade, força e estabilidade dos pés; Testes de apoio plantar e marcha; Baropodometria computadorizada, quando disponível. Tais informações permitem identificar se o pé plano é fisiológico (sem impacto funcional) ou patológico (quando há dor e alteração estrutural) Notar os sinais de melhora também faz parte do processo: ter mais resistência, menos dor ao final do dia e apresentar ganhos na postura e equilíbrio indicam que o tratamento está no caminho certo. Para garantir isso, Daniela Gamboa reforça a importância das (re)avaliações periódicas com profissionais capacitados para eventuais ajustes, quando necessários.










![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)