
Talco Desodorante para os Pés Pó Canforado 130g – Tenys Pé Baruel
Talco desodorante combate 99% dos fungos e bactérias. Deixa uma sensação refrescante e calmante.
ComprarTalco Desodorante para os Pés Pó Canforado 130g – Tenys Pé Baruel
Talco desodorante combate 99% dos fungos e bactérias. Deixa uma sensação refrescante e calmante.
ComprarQuantidade
130 g
Benefícios
• Antisséptico
• Combate 99% de Fungos* e Bactérias**
• Ajuda a evitar frieiras e micoses
• Elimina o mau odor
• Dermatologicamente testado
• Ideal nas atividades esportivas
Dicas de Uso
Aplique diariamente o desodorante para os pés em pó Tenys Pé Baruel Canforado nos pés e no interior dos calçados, evitando contato com a parte externa.
Para proteção auxiliar, aplique novamente o produto após o uso do calçado.
Use antes e depois de atividades esportivas.
Resultado
Pés secos, cheirosos e com proteção diária, além de calçados mais limpos que duram mais tempo.
Elimina 99% dos fungos e bactérias.
Ajuda a evitar frieiras e micoses nos pés.
Ingredientes
INGREDIENTS: ZEA MAYS STARCH, ZINC STEARATE, MAGNESIUM CARBONATE, SILICA, CAMPHOR, BENZOIC ACID, DECYLENE GLYCOL, PARFUM, ALCOHOL, BENZYL SALICYLATE, LIMONENE, LINALOOL, COUMARIN.
Mais sobre Talco Desodorante para os Pés Pó Canforado 130g – Tenys Pé Baruel
Desodorante em pó para os pés Tenys Pé Baruel Canforado oferece ação antisséptica e combate 99% dos fungos* e bactérias**. Ajuda a evitar frieiras e micoses nos pés.
Mantém os pés sempre secos, cheirosos e protegidos com ação desodorante, além de ajudar na conservação do calçado.
É fácil de aplicar. O desodorante Tenys Pé Baruel Canforado e elimina o mau odor.
Ideal para antes e depois de atividades esportivas.
Dermatologicamente testado. O Tenys Pé Canforado deixa uma sensação refrescante e calmante.
Fungos* Trichophyton Interdigitale, Trichophyton Rubrum.
Bactérias** Staphylococcus Aureus, Corynebacterium Xerosis
Recomendações
Uso externo. Não ingerir. Manter fora do alcance de crianças. Deve ser aplicado por adulto ou sob sua supervisão. Não usar se a pele estiver irritada ou lesionada. Evitar contato com os olhos, caso isto ocorra, enxágue abundantemente com água. Usar somente nas áreas indicadas. Evite a inalação direta deste produto. Em caso de irritação, suspender o uso e procurar um médico. Conservar em local seco e fresco.
Descubra
Outros produtos Conhecer todos

Talco Desodorante para os Pés Pó Sabrina Sato 100g – Tenys Pé Baruel
Desfile com confiança com os pés sempre secos e cheirosos. Desodorante em pó com ação antisséptica.

Desodorante para os Pés Jato Seco Sabrina Sato 92g/150ml – Tenys Pé Baruel
Desodorante jato seco de rápida absorção. Desfile com confiança com os pés sempre secos e cheirosos.
Perguntas frequentes
Tenys Pé foi desenvolvido com ingredientes que agem eficazmente no controle da transpiração excessiva, eliminando fungos e bactérias que causam odores.
Conheça o Universo do Pé

Verruga plantar: andar descalço aumenta contágio
As verrugas plantares são pequenas lesões espessas que surgem na sola dos pés e podem causar dor ao caminhar. De origem viral, são transmitidas por contato direto ou indireto com superfícies contaminadas - um motivo a mais para redobrar os cuidados com a higiene dos pés e evitar andar descalço. A doença é causada pelo Papilomavírus humano (HPV), que penetra na pele por meio de pequenas fissuras. Justamente por isso, caminhar sem sapatos é um dos comportamentos que mais facilita a contaminação. “Quando o vírus entra em contato com uma lesão microscópica, ele estimula o crescimento de tecido espesso na sola, formando a verruga. O contágio costuma acontecer em locais úmidos e quentes, como banheiros, piscinas e vestiários”, diz a podóloga Cristina Calixto. Como ocorre a transmissão? O vírus pode se espalhar para outras áreas do corpo ou para outras pessoas. Isso ocorre ao compartilhar objetos e superfícies contaminadas. É por essa razão que quem já tem verruga plantar também deve adotar cuidados extras. De acordo com a profissional, algumas das principais situações de contágio são: Pisos úmidos e molhados, como os de vestiários e academias; Toalhas e calçados compartilhados; Falta de secagem adequada dos pés; Contato direto com a área lesionada. “É essencial manter os pés sempre secos, não dividir pertences pessoais e higienizar bem após o uso de locais públicos. Assim, reduzimos tanto a transmissão quanto a reincidência”, orienta Cristina. Tratamentos mais eficazes O procedimento para tratar verrugas plantares depende do tamanho e da profundidade da lesão, mas deve sempre ser conduzido por um especialista. Entre os métodos mais utilizados estão: Crioterapia, que utiliza nitrogênio líquido para congelar e destruir o tecido infectado; Ácidos tópicos de uso controlado; Laser ou cauterização, aplicados em casos mais persistentes. “Os tratamentos de consultório são seguros e removem a verruga com precisão. Já os caseiros podem irritar a pele e até piorar o quadro”, adverte a podóloga. Com o acompanhamento adequado, o tempo médio de melhora varia de quatro a oito semanas. Já o resultado costuma ser definitivo quando toda a área afetada é tratada. Começo discreto, mas muito perigoso A paulista aposentada Joanita Lopes, de 72 anos, lembra que o incômodo começou de forma até discreta. “Tinha uma área dura na sola do pé que doía muito, principalmente quando eu pisava ou usava tênis”, conta. Ela acredita ter contraído o vírus durante uma viagem ao interior de São Paulo. “Foi em um hotel fazenda. Você tem que usar chinelos em locais públicos para não ter esse risco de contágio”, orienta, após o diagnóstico de verruga plantar. Durante o tratamento, Joanita adotou uma rotina rigorosa de cuidados e, mesmo assim, o processo foi lento. “Segui direitinho as orientações. A dor melhorou antes, mas a verruga demorou uns dois meses e meio para sumir. Hoje fico atenta, porque é perigoso e a gente precisa se cuidar”, finaliza a idosa.

Como eu devo cuidar do pé todo dia?
Nada mais justo do que dedicar um tempinho para o cuidado com os pés. Afinal, são eles que sustentam e equilibram o nosso corpo durante todo o dia. “Eles suportam grandes cargas e sofrem com a pressão das nossas atividades diárias, portanto merecem cuidados especiais”, comenta Renato Buscher Cruz, docente de saúde e bem-estar do Senac Osasco. Algumas atitudes básicas podem trazer benefícios estéticos e de saúde para eles. Confira o três passos principais para garantir pés bonitos e saudáveis: Passo 1: limpeza no banho Essa rotina começa no banho, lavando os pés com sabonete comum. “Usar sabonete antibactericida todos os dias só é necessário se houver alguma patologia. Quem não tem pode usar o sabonete de sua preferência”, ensina o podólogo Magno Queiroz, CEO do Grupo São Camilo. Ele explica que usar o sabonete antibacteriano sem ter problemas nos pés pode eliminar a flora bacteriana que está protegendo o nosso corpo ou até causar uma dermatite de contato ao eliminar esses micro-organismos. No banho, o pé pode ser limpo usando uma esponja ou bucha. “Não precisa usar força, é só para ajudar a retirar a pele que está em constante descamação. A concentração dessa pele, que todo dia está descamando, contribui para a formação de odores desagradáveis e facilita a proliferação de fungos e bactérias”, completa Cruz. Passo 2: secagem cuidadosa Ao sair do banho, é extremamente importante secar bem os pés, principalmente entre os dedos. Isso evita que bactérias e fungos que vivem na nossa pele se multipliquem quando estiverem em ambientes quentes e úmidos (como fica o nosso pé quando usamos meias e calçados). Os pés podem ser secos com uma toalha ou papel higiênico. Quem estiver com frieira deve usar folhas de papel individualizado e depois descartá-las, porque elas serão contaminadas com fungos que causam a doença. “A região entre os dedos deve estar sempre seca. Quanto mais seca, mais se evita a proliferação de micro-organismos como os fungos”, diz Queiroz. Para pessoas que têm a pele seca é recomendável o uso de um hidratante após a secagem dos pés. Esse creme deve ser específico para essa parte do corpo, que tem uma pele diferente, mais espessa e com menos oleosidade. “O creme para pele ressecada da Baruel tem uma substância muito parecida com a ureia, que faz uma ligação com as moléculas de água e mantém essa água na pele por mais tempo. Isso traz uma hidratação natural e evita a perda de água”, afirma Armando Bega, podólogo responsável pelo Instituto Científico de Podologia, presidente da Associação Brasileira de Podólogos e especialista em Podiatria. Passo 3: desodorante para os pés Por fim, aplica-se o desodorante para os pés (ou desodorante pédico), que tem uma formulação especial para essa parte do corpo. É ele que vai controlar a transpiração para evitar a umidade que favorece a multiplicação das bactérias e fungos que causam doenças na pele e nas unhas. “As pessoas pensam no desodorante apenas pela questão do odor. Mas o desodorante para os pés não faz só isso: ele também é antisséptico, por isso previne a micose e as infecções bacterianas”, ressalta Bega. Para quem transpira muito, ele indica usar o desodorante em pó, que absorve melhor a umidade dos pés. O mesmo vale para prevenir as frieiras. “O excesso de transpiração pode levar ao aparecimento de fissuras no pé, e a frieira pode se instalar. Quando o pé está seco, isso não acontece.”

Calcanhar rachado: greta e fissura são a mesma coisa?
Os calcanhares rachados vão muito além de um incômodo estético. Quando a pele apresenta aberturas mais profundas - chamadas de gretas ou fissuras -, o problema pode evoluir para dor, sangramento e até infecções. Mas, afinal, há diferença entre esses dois termos? Como tratar cada um? Conforme explica a dermatologista Adriana Hernandez, especialista em Dermatofuncional pelo IBECO, ambos os termos são usados para descrever rachaduras na pele, especialmente na região dos pés. “Gretas e fissuras indicam o rompimento da barreira cutânea, geralmente causado por desidratação severa, pressão nos calcanhares ou exposição ao clima seco. Esses cortes podem ser dolorosos e favorecer a entrada de micro-organismos.” A médica explica ainda que a pele dos calcanhares está entre as mais espessas do corpo e também é uma das que mais sofre com o ressecamento. Isso ocorre principalmente quando há sobrepeso, uso de calçados inadequados ou negligência nos cuidados diários, sobretudo da hidratação regular. Maior risco de rachaduras De acordo com Adriana Hernandez, alguns grupos apresentam maior propensão às rachaduras, ou melhor, às gretas e fissuras nos pés. Entre eles estão: Diabéticos, devido à tendência ao ressecamento e maior risco de infecções; Idosos, que têm pele naturalmente mais seca e menos elástica; Indivíduos com hipotireoidismo, condição que pode deixar a pele áspera; Obesos, já que o excesso de peso intensifica a pressão sobre os calcanhares; Pessoas com histórico familiar, visto que a predisposição genética também conta. Como tratar greta ou fissura O tratamento envolve uma combinação de hidratação potente, esfoliação suave e uso de produtos específicos. Para isso, a dermatologista recomenda: Cremes hidratantes com ureia, lanolina, glicerina ou ácido láctico, que ajudam a restaurar a barreira cutânea e reter a umidade; Esfoliação leve, com pedra-pomes ou esfoliantes naturais, feita semanalmente; Máscaras para os pés, que intensificam a hidratação; Meias de algodão para dormir, pois mantêm a umidade na pele durante a noite. “Evite lixar em excesso, pois isso pode agravar o quadro e estimular o espessamento da pele”, orienta a médica. Quando o calcanhar rachado vira risco à saúde Embora muitas vezes pareçam inofensivas, as gretas e fissuras podem evoluir para quadros mais graves. Segundo a especialista Adriana Hernandez, é hora de ligar o alerta quando houver: Sangramento, dor intensa ou coceira persistente; Sinais de infecção, como vermelhidão, calor e secreção; Úlceras profundas que dificultam caminhar ou manter-se em pé. Nesses casos, é essencial buscar avaliação médica para evitar complicações, principalmente em pessoas com doenças crônicas, como diabetes. Como evitar que o problema volte Após o tratamento, é necessário manter uma rotina de cuidados para evitar recidivas. Isso significa alguns cuidados constantes: Hidratar os pés diariamente, após o banho; Evitar banhos muito quentes, que ressecam a pele; Usar calçados adequados, que não geram atrito constante nos calcanhares; Beber bastante água, promovendo a hidratação de dentro para fora; Corrigir hábitos prejudiciais, como andar descalço em superfícies ásperas. Se o problema persistir ou se houver agravamento, a recomendação principal é procurar um dermatologista. “Rachaduras nos calcanhares podem parecer simples, mas quando negligenciadas, tornam-se porta de entrada para infecções sérias”, conclui a dermatologista.
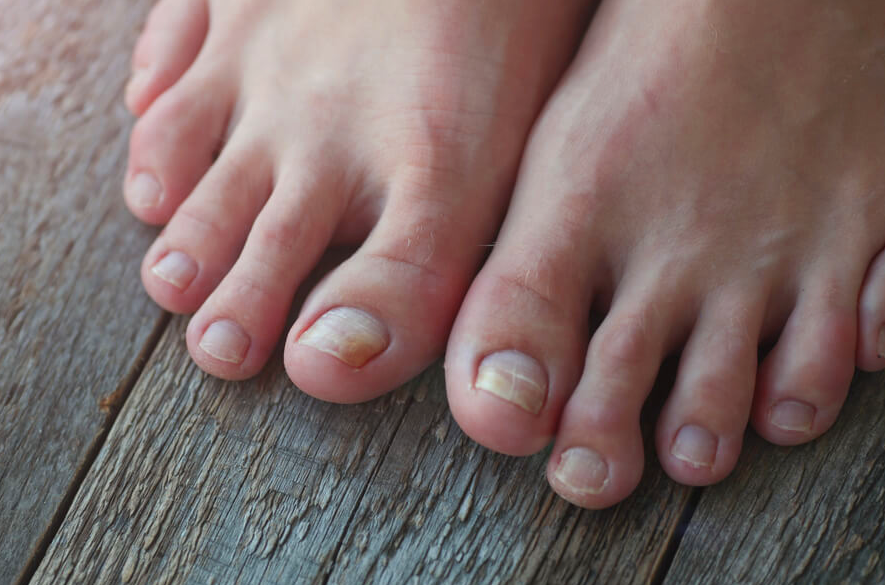
Micose nos pés: como identificar e tratar
No verão, o contato com ambientes quentes e úmidos facilita o aparecimento de micose nos pés. Isso pode acontecer tanto nas unhas (a chamada onicomicose) como na pele, especialmente entre os dedos. A micose na unha é bastante comum, tanto que é a principal causa de atendimentos dermatológicos no mundo, segundo a Sociedade Brasileira de Dermatologia. E, geralmente, acontece porque temos menos cuidado com os pés do que costumamos ter com as mãos, aponta a entidade. Por isso, é sempre bom prestar atenção a como vão os pés. Afinal, a micose não se cura sozinha — e, se não tratada, a infecção por fungos avança e pode até contaminar outras pessoas. Avaliar as unhas é um bom primeiro passo para identificar a presença da micose. “Fique de olho em toda e qualquer alteração na unha, como descolamento, mudança de cor ou aparecimento de manchas, alteração da espessura ou se surgir uma massa com cheiro ruim sob ela”, afirma Armando Bega, podólogo responsável pelo Instituto Científico de Podologia, presidente da Associação Brasileira de Podólogos e especialista em Podiatria. Quais são os sinais e sintomas de micose nos pés? Os sinais aos quais devemos ficar atentos são descolamento ou alteração de cor das unhas, especialmente se aparecerem manchas ou linhas brancas ou amareladas, aponta Bega. “Se a mancha for mais escura, como uma pinta, o ideal é buscar um(a) dermatologista para saber se é micose ou um câncer de pele.” Na maioria das vezes, a micose está associada ao mau cheiro e à coceira nos pés. “Mas nem sempre isso acontece. Se a infecção for na unha, por exemplo, não vai coçar”, afirma Bega. Por isso é importante prestar atenção também às alterações visuais na pele. Na pele do pé, a micose pode se manifestar de outras maneiras, como sentir coceira ou haver descamação, vermelhidão, bolhas bem pequenas que coçam, fissuras no calcanhar ou uma coloração esbranquiçada sobre calosidades. Descamação e umidade entre os dedos, acompanhadas ou não de vermelhidão ou coceira, também são indícios de micose. Se você perceber alguma dessas alterações, procure orientação médica de um(a) dermatologista ou podólogo(a). “O podólogo pode ajudar na identificação e, em casos mais severos, encaminhar para o dermatologista”, completa Bega. Como é o tratamento? Quando a micose está no começo (ou quando se trata de um caso mais simples), o tratamento em geral é tópico, com uso de produtos antifúngicos, por exemplo. Mas, quando a situação está mais complicada, é necessário ter acompanhamento médico para fazer o tratamento via oral. O médico ou a médica em geral pede um exame micológico e encaminha o material para o laboratório para identificar a presença do fungo e fazer uma cultura para saber qual é o fungo que está presente (e, assim, saber qual antimicótico é o melhor para combater aquele micro-organismo específico). “Geralmente, depois de diagnosticada a micose, são receitadas medicações conforme a resposta do exame micológico, podendo ser via oral ou até mesmo algum esmalte específico”, explica Cinthia Soares de Moura Fernandez Alonso, docente da área de podologia do Senac São Paulo. Cuidados durante o tratamento Para que o tratamento da micose seja bem-sucedido, é preciso tomar alguns cuidados com os pés. Os principais, segundo Bega e Alonso, são: Não usar a mesma meia nem o mesmo calçado todos os dias; Higienizar os calçados após o uso e deixá-los secar em local arejado; Secar bem os pés após o banho, especialmente entre os dedos, de preferência com papel (ou uma toalha específica, que não deve ser compartilhada); Usar antisséptico nos pés; Usar meia de algodão, que absorvem melhor o suor. Para prevenir as micoses, Bega indica não usar os mesmos calçados todos os dias, usar meias de algodão e secar bem os pés e a região entre os dedos após o banho. E, para não deixar os pés úmidos, ele sugere usar o desodorante, especialmente na forma de talco, que absorve melhor a transpiração. Alonso completa a lista de cuidados recomendando não deixar os esmaltes por muito tempo nas unhas e não compartilhar alicates e tesourinhas de corte para que o fungo não se alastre nem fique mais resistente. No verão, é bom tomar um cuidado extra: usar chinelos de dedo para usar o banheiro ou tomar banho em locais públicos (como duchas e chuveiros em praias e clubes) e evitar ficar sem calçados em pisos úmidos.

Tendinite podal: saiba o que é, como tratar e prevenir
A tendinite podal é uma inflamação dos tendões do pé, ou seja, das estruturas responsáveis por conectar os músculos aos ossos e garantir estabilidade e movimento. Esse problema é mais comum em pessoas que exigem muito dos pés, como atletas, praticantes de esportes de impacto e profissionais que passam muitas horas eretos. Segundo o ortopedista Marco Aurélio Silvério, da Clínica Movité, a tendinite podal pode causar dor intensa, inchaço e desconforto ao caminhar ou realizar atividades. “Os tendões ficam sobrecarregados e reagem com um processo inflamatório que dificulta o movimento”, explica. Principais causas da tendinite no pé O uso excessivo do pé, especialmente em atividades de alto impacto ou esforços repetitivos, é a principal causa da tendinite podal. Calçados inadequados, como modelos sem amortecimento ou que não oferecem suporte, também são fatores de risco, pois aumentam a pressão sobre os tendões. Alterações na pisada ou desequilíbrios musculares igualmente podem sobrecarregar o pé e gerar inflamação nos tendões. “Esses fatores biomecânicos precisam ser corrigidos para evitar que a tendinite evolua”, alerta o médico. Tal situação acomete a aposentada Sonia Rodrigues, 68 anos, de São Paulo. Ex-vendedora de doces, ela ficava em pé quase 12 horas por dia. “Não sabia que tendinite também poderia afetar o pé; achava que era só no braço”, conta. No caso dela, a artrite já presente contribuiu ainda mais para o desenvolvimento da condição. Tendinite pode afetar os dois pés Embora seja comum que comece em apenas um lado, a tendinite pode afetar ambos os pés simultaneamente, sobretudo quando fatores como sobrepeso, desequilíbrios posturais e atividades que exigem esforço repetitivo estão presentes. O ortopedista esclarece que, sem tratamento adequado, a tendinite em um pé pode sobrecarregar o outro, levando à inflamação nas duas extremidades inferiores do corpo. Portanto, se apenas um pé for acometido, que é o quadro comum, a orientação é de tratar o mais rápido possível para não ter que lidar com a tendinite nos dois pés e ao mesmo tempo. Como é o tratamento de tendinite Conforme o especialista, há quatro caminhos principais a seguir após o diagnóstico de tendinite podal. Além disso, as formas de tratamento podem ser combinadas entre si, a depender do quadro e da avaliação individual de cada paciente. As opções costumam ser: Ficar de repouso o máximo de tempo possível; Aplicar gelo na área para reduzir a inflamação; Tomar remédios prescritos pelo médico, como analgésico e anti-inflamatório; Iniciar a fisioterapia, que é um passo fundamental para fortalecer os músculos ao redor dos tendões e corrigir o alinhamento do pé. Nesse sentido, Sonia relata que a fisioterapia foi essencial para o alívio dos sintomas. “Parei de trabalhar porque já não aguentava a dor, fiz fisioterapia e hoje uso uma palmilha sob medida que ajuda na artrite também”. Em casos mais graves, onde não há resposta ao tratamento inicial, pode ser necessária uma intervenção maior, mas essas situações são menos comuns e dependem de orientação médica. Em qualquer situação, porém, o ideal é não se automedicar nem praticar exercícios por conta própria. Prevenção é essencial Após o tratamento, adotar medidas de prevenção é importantíssimo para evitar novas crises de tendinite. Calçados apropriados com amortecimento e suporte são indispensáveis para reduzir a sobrecarga nos pés, por exemplo. O profissional Marco Aurélio Silvério também indica exercícios específicos de fortalecimento e alongamento contínuo da região. Para quem pratica atividades físicas, respeitar o tempo de descanso entre os treinos e evitar exageros é primordial, além de ajustar a pisada com a ajuda de palmilhas sob medida ou orientações de um especialista.

Segredos para ter pés lisinhos e sem rachaduras
Ter pés lisinhos, sem rachaduras e hidratados é mais do que uma questão estética: é também um cuidado essencial com a saúde da pele. Os calcanhares, em especial, são áreas propensas ao ressecamento por suportarem peso e pressão constantes. Por isso, a rotina de cuidados com os pés deve ser contínua e personalizada. Para início de conversa, vale saber que diversos fatores podem deixar os pés ásperos ou com tendência a rachaduras. "A desidratação é uma das causas mais comuns, mas calçados inadequados, clima seco, falta de higiene adequada e até condições médicas como diabetes e hipotireoidismo podem agravar o quadro", explica a dermatologista Adriana Hernandez, especialista em Dermatofuncional pelo IBECO. Além disso, com o envelhecimento, a pele também perde elasticidade e colágeno, tornando-se naturalmente mais seca. Ou seja, manter os pés hidratados, limpos e protegidos é um cuidado que deve acompanhar todas as idades. Hidratação diária evita rachaduras De acordo com a dermatologista, a hidratação diária é uma das medidas mais importantes para prevenir fissuras nos pés. A recomendação é aplicar o creme logo após o banho, quando a pele ainda está úmida, e massagear bem as áreas mais secas, como calcanhares e planta dos pés. "O ideal é usar hidratantes com ureia, glicerina, óleo de jojoba ou manteiga de karité, e potencializar o efeito com meias de algodão durante a noite", orienta. Outra ajuda bem-vinda é a esfoliação semanal, que auxilia na remoção de células mortas e aumenta a absorção do creme, deixando a pele mais macia e uniforme. Só não exagere na dose: uma vez por semana é o máximo recomendado - e sempre com itens apropriados, como pedra-pome. Ativos poderosos para pés macios Alguns ingredientes têm ação comprovada no cuidado com os pés. Entre os mais eficazes estão: Ureia: hidrata profundamente e promove leve esfoliação; Ácido salicílico: ajuda a remover o excesso de células mortas; Glicerina: atrai e retém a umidade na pele; Manteiga de karité: nutre e suaviza; Óleo de jojoba e pantenol: restauram a barreira cutânea; Extratos como aloe vera e camomila: acalmam e hidratam. Esses ativos podem ser combinados em cremes específicos para os pés e devem ser aplicados de forma consistente para manter o resultado. Um detalhe: é muito importante adotar tal prática apenas com indicação e orientação de especialista, já que pode haver contraindicações aos componentes. Emoliente ou hidratante: qual escolher? Se a dúvida surge diante da gôndola de produtos, saiba que o hidratante repõe a água da pele, enquanto o emoliente forma uma camada protetora que evita a perda dessa hidratação. “O ideal é associar os dois em uma mesma rotina", recomenda Adriana Hernandez. Além dos produtos prontos, a médica indica cuidados caseiros simples, mas eficientes: Esfoliação com açúcar e mel ou azeite; Máscara de banana para hidratação profunda; Óleos naturais, como coco ou amêndoas, logo após o banho; Banho de pés com sal de Epsom ou chá de camomila; Uso de meias após o creme para intensificar o efeito. Dica bônus: o melhor horário para hidratar os pés é à noite, pouco antes de dormir. Isso porque, como o corpo está em repouso, a absorção dos ativos é maior. Outro detalhe: o uso de meias potencializa a eficácia do creme. Cuidados extras para rachaduras nos pés Alguns cuidados específicos fazem diferença para quem tem calosidades ou sofre com rachaduras frequentes. Segundo a dermatologista, vale sempre: Usar sapatos anatômicos e confortáveis; Optar por meias que absorvam o suor e reduzam o atrito; Evitar superfícies ásperas e calçados abertos por tempo prolongado; Manter uma rotina de higiene e hidratação constante. Se mesmo com os cuidados as rachaduras persistirem ou piorarem, o ideal é consultar um médico e não iniciar o uso de nenhum produto sem indicação profissional.














![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)