
Desodorante para os Pés Jato Seco Sem Perfume 92g / 150ml – Tenys Pé Baruel
Desodorante para os pés jato seco sem perfume. Combate de 99% dos fungos e bactérias. Não deixa resíduos.
ComprarDesodorante para os Pés Jato Seco Sem Perfume 92g / 150ml – Tenys Pé Baruel
Desodorante para os pés jato seco sem perfume. Combate de 99% dos fungos e bactérias. Não deixa resíduos.
ComprarQuantidade
150 ml
Benefícios
• Antisséptico
• Combate 99% de Fungos* e Bactérias**
• Ajuda a evitar frieiras e micoses
• Elimina o mau odor
• Dermatologicamente testado
• Ideal nas atividades esportivas
Dicas de Uso
Agite antes de usar o Tenys Pé Sem Perfume Jato Seco
Aplique o produto a uma distância de 15 cm dos pés.
Espere secar antes de calçar meias e/ou calçados.
Resultado
O jato seco proporciona rápida absorção e não deixa resíduos visíveis nos pés.
Pés secos e cheirosos com proteção diária.
Pés livres de fungos* e bactérias**
Ingredientes
INGREDIENTS: BUTANE, ISOBUTANE, PROPANE, ALCOHOL, CYCLOPENTASILOXANE, ISOPROPYL PALMITATE, DECYLENE GLYCOL.
Mais sobre Desodorante para os Pés Jato Seco Sem Perfume 92g / 150ml – Tenys Pé Baruel
Desodorante para os pés Tenys Pé Baruel Sem Perfume Jato Seco oferece ação antisséptica e combate 99% dos fungos* e bactérias**. Ajuda a evitar frieiras e micoses nos pés. Ideal para quem prefere produtos sem perfume.
Mantém os pés sempre secos, cheirosos e protegidos com ação desodorante, além de ajudar na conservação do calçado.
Não deixa resíduos e é fácil de aplicar. O desodorante Tenys Pé Baruel Sem perfume Jato Seco elimina o mau odor.
Ideal para antes e depois de atividades esportivas.
Dermatologicamente testado. O Tenys Pé Sem Perfume é discreto e neutro, sem perder o poder de proteção.
Fungos* Trichophyton Interdigitale, Trichophyton Rubrum.
Bactérias** Staphylococcus Aureus, Corynebacterium Xerosis
Recomendações
Uso externo. Não ingerir. Manter fora do alcance de crianças. Usar sob orientação de um adulto. Não usar se a pele estiver irritada ou lesionada. Evitar contato com os olhos, caso isto ocorra, enxágue abundantemente com água. Usar somente nas áreas indicadas seguindo as instruções do modo de uso. Evite a inalação direta deste produto. Em caso de irritação suspender imediatamente o uso e procurar um médico. Conservar em local seco e fresco. Não indicado para cuidados íntimos.
Inflamável. Não perfurar, nem incinerar, mesmo depois de vazio. Recipiente sob pressão: pode estourar se aquecido. Mantenha a lata longe do calor, superfícies quentes, faíscas, chamas abertas e outras fontes de ignição. Não pulverize sob chamas e outras fontes de ignição. Não expor ao sol nem a temperaturas superiores a 50°c. Proteger os olhos durante a aplicação. Não reutilizar a embalagem para outros fins.
Descubra
Outros produtos Conhecer todos

Talco Desodorante para os Pés Pó Sabrina Sato 100g – Tenys Pé Baruel
Desfile com confiança com os pés sempre secos e cheirosos. Desodorante em pó com ação antisséptica.

Desodorante para os Pés Jato Seco Sabrina Sato 92g/150ml – Tenys Pé Baruel
Desodorante jato seco de rápida absorção. Desfile com confiança com os pés sempre secos e cheirosos.
Perguntas frequentes
Tenys Pé foi desenvolvido com ingredientes que agem eficazmente no controle da transpiração excessiva, eliminando fungos e bactérias que causam odores.
Conheça o Universo do Pé

Unha encravada: o que fazer quando acontece
A unha encravada é um problema comum, mas que pode causar muito incômodo se não houver um tratamento adequado. Tudo começa quando a borda da unha cresce e penetra na pele ao redor do dedo, gerando dor e inflamação. Sem os devidos cuidados, a condição pode evoluir e até resultar em infecções mais graves. Diversos fatores podem favorecer o encravamento, como cortes errados, uso de sapatos apertados e até predisposição genética. "O desconforto pode começar leve, mas, se não for tratado, tende a piorar, causando inflamação intensa e até infecção", alerta a podóloga Ana Maria Motta. O caso pode ocorrer de forma isolada ou se tornar recorrente, o que pode indicar uma predisposição anatômica ou mesmo um problema de saúde subjacente. Sintomas da unha encravada Os primeiros sinais de problemas do gênero podem ser sutis, mas evoluem rapidamente. Entre os principais “sintomas” de unha encravada, Ana Maria destaca: Dor na lateral da unha, especialmente ao pressionar ou ao pisar no chão; Vermelhidão e inchaço ao redor da unha; Secreção e pus, indicando um quadro de inflamação mais grave; Sensação de calor na região afetada. "Se houver sinais como vermelhidão intensa, pus ou até febre, é um indicativo de que a inflamação pode ter se tornado uma infecção e precisa ser tratada com urgência", explica a podóloga. Por que a unha encrava? Essa é provavelmente a pergunta mais feita sobre esse tema. Como a profissional citou, o encravamento não se deve a apenas um motivo específico. As maiores causas são, nessa ordem: Corte inadequado: arredondar as bordas pode fazer com que a unha cresça para dentro da pele; Uso de sapatos apertados: a pressão nos dedos pode empurrar a unha para a pele; Genética: algumas pessoas já possuem um formato de unha que favorece o encravamento. Além disso, se o problema ocorre com frequência, pode ser necessário investigar mais a fundo. "Episódios recorrentes de unha encravada podem estar ligados a um formato inadequado da unha, problemas na pisada ou até doenças como diabetes, que afetam a saúde dos pés", complementa a especialista. Quando buscar um podólogo A unha encravada já é um sinal de alerta e deve ser tratada o quanto antes. No entanto, alguns sintomas exigem atenção redobrada: Pus ou secreção amarelada saindo da lateral da unha; Vermelhidão intensa e aumento da dor; Inchaço persistente que não melhora; Febre ou sinais de infecção mais ampla. Vale lembrar que diabéticos e pessoas com problemas circulatórios devem ter ainda mais cuidado, porque tais condições podem dificultar a cicatrização e agravar possíveis infecções. Nesse caso, o ideal é visitar regularmente um profissional capacitado e especializado, que possa identificar, prevenir e tratar o quadro. Como é o tratamento O tratamento da unha encravada varia conforme a gravidade do quadro. "Nos casos mais leves, conseguimos corrigir apenas removendo a parte da unha que está entrando na pele e orientando os cuidados", explica Ana Maria. Já em casos mais avançados, pode ser necessário um corte mais profundo para aliviar a pressão e tratar a inflamação. "Sempre fazemos o procedimento com muito cuidado para evitar dor e garantir que a unha cresça corretamente", acrescenta. Se houver sinais de infecção severa ou granuloma, a intervenção médica passa a ser considerada, com acompanhamento de um dermatologista ou um pronto-socorro. Dá para evitar a unha encravada? A prevenção é simples, mas faz toda a diferença para evitar o desconforto da unha encravada. A podóloga recomenda: Cortar as unhas sempre retas, sem arredondar os cantos; Evitar calçados muito apertados ou de bico fino; Fazer acompanhamento regular com um podólogo para detectar o problema antes que ele se agrave. "Com os cuidados certos, é possível evitar esse problema e manter as unhas saudáveis. O ideal é sempre tratar no início para não ter complicações", finaliza a podóloga.

A verruga plantar pode estar na sua casa (e você nem imagina)
Apesar de ser normalmente associada a piscinas e vestiários, a verruga plantar pode ser transmitida e adquirida dentro da sua própria casa, sabia? Isso porque ambientes úmidos como o banheiro e itens pessoais compartilhados criam condições perfeitas para o contágio, mesmo que os moradores nem percebam. “A verruga plantar é causada por tipos cutâneos do Papilomavírus Humano (HPV). A infecção pode ocorrer por contato direto, pele com pele, ou de forma indireta, por meio de superfícies e objetos contaminados”, explica o dermatologista Joaquim Xavier, do Hospital Sírio-Libanês, em Brasília. Segundo o médico, o vírus penetra pela pele, por meio de microtraumas, ou seja, pequenas fissuras. “Há relatos na literatura de persistência por horas e possivelmente dias em superfícies domésticas, especialmente em ambientes úmidos”, acrescenta. Uma casa, muitos riscos Nem sempre a pessoa sabe que tem a verruga plantar, popularmente conhecida como olho de peixe. Compartilhar toalhas, meias, chinelos, alicates e lixas amplia a probabilidade de contágio, principalmente quando as lesões estão abertas ou a pele está macerada. Lavar os itens reduz a carga viral, assim como higienizar pisos e superfícies dos cômodos. Falando em ambientes, os que mais favorecem a transmissão são: banheiros; pisos de box; tapetes e capachos de banheiro; pisos molhados onde se anda descalço. O dermatologista Joaquim Xavier reforça que três mecanismos principais explicam esse risco: 1. a umidade e a temperatura moderada enfraquecem a barreira cutânea; 2. o contato descalço aumenta a exposição a superfícies contaminadas; 3. os tecidos úmidos retêm partículas virais e células infectadas por tempo suficiente para transmitir a outra pessoa. Como identificar e interromper a transmissão A podóloga Deise Ferraz conta que é mais comum do que se imagina atender pacientes que contraíram verruga plantar dentro de casa. Ela também alerta que muitas pessoas costumam confundir a verruga com calos, mas não se trata da mesma coisa. Para diferenciar, é preciso atentar aos detalhes. As principais características da verruga plantar são: lesão endurecida na sola do pé; pontinhos pretos centrais; interrupção das linhas naturais da pele; dor à compressão. “Se alguém já estiver infectado, andar descalço é perigoso. A pele do pé tem microfissuras que nem conseguimos ver e o vírus entra por ali. Não é preciso viver de sapato dentro de casa, mas, nesses casos, o chinelo ajuda muito”, orienta a profissional. Prevenção e tratamento Para evitar novas infecções dentro de casa, os especialistas recomendam: Não compartilhar objetos pessoais. Secar bem os pés e entre os dedos. Manter tapetes limpos e secos. Usar chinelo em banheiro compartilhado. Cobrir a verruga no dia a dia. Higienizar as mãos após tocar a lesão. Evitar cutucar ou tentar removê-la por conta própria. Em alguns casos, especialmente em crianças, muitas verrugas podem regredir espontaneamente com o tempo, graças à ação do sistema imune. Quando persistem ou causam dor, a recomendação é procurar avaliação dermatológica para tratá-las. O médico lembra que existem tratamentos seguros e eficazes, como a crioterapia com nitrogênio líquido, que pode ser associada ao ácido salicílico domiciliar. Outras terapias incluem medicamentos injetáveis ou métodos de destruição da lesão, sempre com prescrição profissional e avaliação individual do caso.

O que é joanete e como evitar que ele piore?
É fácil entender o que é joanete ao olhar para o pé — afinal, ele parece um “osso saltado” ao lado do dedão. Mas você sabe qual é a sua causa e como evitar que essa condição evolua e cause dores? O joanete é uma deformidade que aparece na articulação do metatarso (osso que liga o peito do pé aos dedos) com o osso do dedão, causando um desalinhamento que “entorta” o dedão na direção dos outros dedos. Por isso, o nome oficial do joanete é hálux valgo: em latim, hallux significa “dedão do pé”, e valgus descreve algo desviado da linha média do corpo. Esse desvio pode causar problemas porque essa articulação do metatarso ajuda a suportar e a distribuir o peso do nosso corpo. “A deformidade causa dor, dificuldade para calçar e, habitualmente, bastante descontentamento estético”, lista o médico ortopedista José Sanhudo, membro da Sociedade Brasileira de Ortopedia e Traumatologia (SBOT). O joanete pode até prejudicar os outros dedos, causando calos e deformidades ao serem empurrados para dentro pelo dedão. Dá para evitar o joanete? O joanete tem origem genética, pois o formato e a estrutura do pé são hereditários. Quem tem o arco do pé baixo, pé chato ou articulações e tendões mais frouxos em geral tem mais chances de ter herdado o joanete. Mas isso não significa que quem tem predisposição a essa condição vai conviver com dores no pé para o resto da vida. “O joanete normalmente é causado por uma predisposição genética somada ao uso de calçados inadequados”, afirma o médico ortopedista Isnar Moreira de Castro Junior, especialista em pé e tornozelo e chefe do grupo de pé e tornozelo do Instituto Nacional de Traumato Ortopedia (INTO). Ou seja, para que ele apareça, é preciso haver o estímulo do calçado. As chances de o joanete se desenvolver aumentam quando se usa com frequência sapatos que tenham a parte superior estreita, como os de bico fino. Esse tipo de calçado deixa o dedão do pé espremido e faz com que ele empurre os demais dedos ou se sobreponha a eles. Usar salto alto pode agravar o problema porque, ao inclinar o peso do corpo para frente, os dedos dos pés também são forçados para a parte da frente do sapato. “O uso de calçados sociais, principalmente de salto e bico fino, estão também associados ao desenvolvimento e à maior progressão da deformidade”, completa Sanhudo. Quem tem joanete precisa operar? Não necessariamente. “Muitas pessoas apresentam a deformidade com poucos ou nenhum sintoma. Nesses casos, pode não haver necessidade de tratamento cirúrgico”, afirma Sanhudo. Se a região começar a ficar muito inflamada e dolorida, é bom consultar um médico ortopedista para investigar se é necessário operar. “Às vezes a pessoa não tem dor, mas tem a deformidade e, por uma razão estética, se incomoda com isso”, completa Castro Junior. “Alguns ortopedistas não recomendam operar quando não há dor”, explica o especialista do INTO. “Mas há quem indique a cirurgia de correção do joanete mesmo a quem tem só a deformidade, porque ela é progressiva, pode piorar e, então, será preciso operar em uma condição muito pior.” Ele explica que essa cirurgia retira um pedaço daquele osso proeminente e corrige a deformidade do primeiro dedo para que ele fique alinhado. “As técnicas de cirurgia mudaram muito. As pessoas imaginam que dói muito e demora para recuperar, mas isso não acontece mais.” Quem tem joanete pode evitar que ele se agrave tomando alguns cuidados, como evitar calçados de bico fino, de salto alto e que apertem o peito do pé. E pode usar protetores de pé para evitar as dores. “Eles protegem as áreas que estão sob pressão no calçado. Quando já existe a deformidade, você tem áreas em que o osso é mais proeminente, fica em atrito com o calçado e isso causa dor”, diz Castro Junior.

Cuidado com os pés em casa: o que fazer e não fazer
Muita gente sai do banho e logo passa o desodorante nas axilas e o hidratante no rosto e no corpo. Mas e o pé? Devemos dedicar os mesmos cuidados a essa parte do corpo? É bom lixar de vez em quando? E pode passar hidratante? Se você tem dúvidas sobre o que pode ou não fazer para cuidar bem dos pés, confira a seguir as dicas de dois especialistas em podologia: Jeneci Andrade de Souza, docente da área de podologia do Senac São Paulo; e Armando Bega, podólogo responsável pelo Instituto Científico de Podologia, presidente da Associação Brasileira de Podólogos e especialista em Podiatria. Preciso lavar os pés todos os dias? Sim: como todo o resto do corpo, os pés devem ser lavados todos os dias com sabonete comum. “No banho, muita gente deixa só a água escorrer e não lava direito os pés”, diz Bega. “É preciso lavar entre os dedos e usar uma bucha para higienizar bem o pé.” Nunca é demais lembrar: depois do banho, lave e seque bem a região entre os dedos para não ter problemas com fungos, como os que causam as frieiras. Todo mundo tem que hidratar os pés? Sim! Souza explica que manter a pele hidratada evita uma série de alterações no pé, como o aparecimento de pequenas (porém bem incômodas) rachaduras no calcanhar. O ideal é fazer essa hidratação diariamente. Se não for possível, ele recomenda uma frequência de ao menos três vezes por semana. “Mas atenção: não se deve passar creme entre os dedos, somente na região plantar e dorsal”, completa. É preciso lixar os pés? Não. O ideal é realizar uma esfoliação e, depois, uma hidratação. “O lixamento só deve ser feito quando se remove uma calosidade. É melhor usar cremes que mantêm a pele hidratada e impedem que ela engrosse muito”, explica Bega. “Lixar os pés agride a pele, abre passagem para bactérias e fungos e muitas vezes causa uma resposta inflamatória que vai levar o corpo a produzir mais pele.” No caso de calos, ele indica procurar um/a podólogo/a para fazer a avaliação. “Pode ser necessário usar uma palmilha, pois a questão não é lixar, e sim resolver uma alteração de pisada que está fazendo com que a pele engrosse em certos pontos por causa do aumento de pressão devido a essa alteração.” Que cuidados com os pés eu posso tomar se suo muito? Nesse caso, é importante manter os pés secos por mais tempo, para evitar o mau cheiro e infecções por fungos, como as frieiras. Souza recomenda usar papel interfolha na secagem, pois ele absorve melhor a umidade. Bega sugere usar desodorante para os pés na versão em pó, que tem melhor desempenho para absorver a umidade gerada na transpiração. Para completar, evite usar meias e calçados feitos de tecidos sintéticos, especialmente no calor, pois eles fazem os pés suarem mais. “É melhor usar meias de algodão, que absorvem o suor”, completa Bega. De quanto em quanto tempo devo inspecionar meu pé? “Todo dia”, responde Souza. “Observe a presença de bolhas, calos e calosidades, coloração diferente na pele ou nas unhas”, afirma o especialista. Esse cuidado deve ser redobrado para quem tem pé diabético, pois, com a perda de sensibilidade nos pés, pequenas feridas e rachaduras podem virar ulcerações graves que levam à amputação. Quem não tem diabetes deve ficar de olho e checar se há mudança de aspecto nas unhas ou na coloração da pele, especialmente entre os dedos. Esses sinais podem ser de infecção por fungos, como micose e pé de atleta.
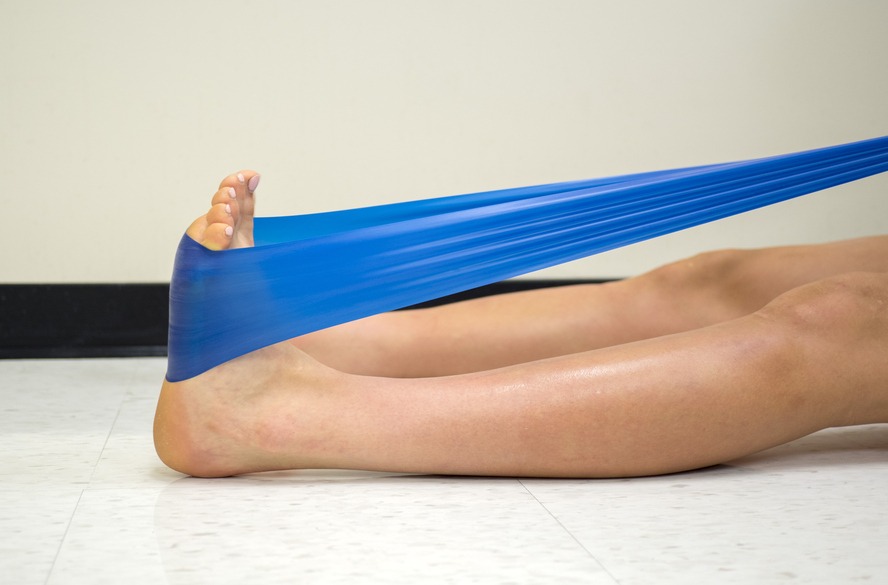
Aprenda 3 exercícios rápidos para aliviar a fascite plantar
A fascite plantar é uma inflamação dolorosa e capaz de afetar a faixa de tecido que liga o calcanhar aos dedos dos pés. Esse problema pode dificultar a locomoção e comprometer a qualidade de vida. A boa notícia é que alguns exercícios específicos podem aliviar o desconforto e até ajudar no tratamento da condição. A fisioterapeuta Gislaine Eurich ressalta que os exercícios desempenham um papel essencial no combate à fascite plantar. “Eles ajudam a aumentar a flexibilidade, fortalecer os músculos do pé e da perna, melhorar a mobilidade e reduzir a inflamação, o que alivia a dor”, explica. Além disso, se praticadas corretamente, as atividades físicas podem ser grandes aliadas na prevenção da condição, diminuindo a sobrecarga na fáscia plantar e até evitando novas (e dolorosas) crises. Exercícios ajudam a tratar ou apenas aliviam a dor? As duas coisas! Os exercícios não apenas aliviam os sintomas, mas fazem parte do tratamento indicado pelo profissional de saúde. Eles atuam tanto em: Alívio da dor, pois promovem o relaxamento da fáscia plantar, melhoram a flexibilidade e reduzem a intensidade; Tratamento da condição, já que fortalecem os músculos do pé e tornozelo, melhoram a postura e ajudam a prevenir recidivas. “Mesmo após a cura da fascite plantar, manter uma rotina de exercícios é muito importante para evitar que o problema retorne”, ressalta Gislaine. Exercícios X fascite plantar A atividade física pode ocasionar a fascite plantar? A resposta é sim. Entretanto, isso só acontece quando as práticas dos exercícios são feitas de maneira errada e acabam se tornando um fator de risco para o surgimento de tal problema. Nesse sentido, os principais erros são: Praticar esportes de alto impacto sem preparação adequada; Usar calçados sem suporte ou amortecimento suficiente; Ter baixa flexibilidade e força muscular, aumentando o risco de lesões; Correr ou caminhar de forma errada, sobrecarregando a fáscia plantar. “Se houver dor ou desconforto durante a prática, é fundamental ajustar a técnica ou buscar a orientação de um profissional”, alerta a fisioterapeuta. 3 exercícios para aliviar a fascite plantar Na maior parte do tempo, os exercícios são aliados para aliviar a fascite plantar. Isso significa que aprender algumas práticas simples podem trazer alívio às dores e ainda acelerar a recuperação. A seguir, a fisioterapeuta Gislaine Eurich ensina três opções para serem colocadas em prática: Alongamento da fáscia plantar Sente-se em uma cadeira e estenda o pé afetado para frente. Use uma toalha ou uma faixa para puxar o pé para cima, sem tirar o calcanhar do chão. Mantenha a posição por 15 a 30 segundos e repita de 3 a 5 vezes. Alongamento dos músculos do pé Ainda sentado, estenda o pé afetado para frente. Use os dedos das mãos para puxar os dedos do pé para cima, alongando a sola do pé. Segure a posição por 15 a 30 segundos e repita de 3 a 5 vezes. Fortalecimento dos músculos do pé Também sentado em uma cadeira, levante o pé afetado do chão. Mantenha a posição elevada por 5 a 10 segundos antes de relaxar. Repita o exercício de 10 a 15 vezes. “Esses exercícios são simples e podem ser feitos em casa. Mas é importante não exagerar e respeitar os limites do corpo. Lembre-se também de consultar um profissional antes de iniciá-los”, complementa. Como evitar uma fascite plantar Por fim, mesmo após a cura, manter bons hábitos é essencial para que não ocorra o retorno da fascite plantar. Algumas medidas preventivas incluem: Usar calçados adequados para absorver impacto e dar suporte ao arco do pé; Alongar e fortalecer os pés regularmente; Controlar o impacto ao caminhar e praticar esportes; Evitar ficar longos períodos em pé, sem apoio adequado. “A fascite plantar pode ser crônica, então a melhor estratégia é manter os pés fortalecidos e evitar sobrecargas desnecessárias”, conclui a fisioterapeuta.

Pés rachados e trabalho em pé: como aliviar o problema
Ficar horas em pé faz parte da rotina de trabalho de muita gente. O problema é que, com o passar do tempo, o corpo costuma cobrar a conta, sobretudo dos pés. Pele mais grossa, ressecamento e até fissuras são alguns dos problemas comuns. Isso aconteceu com o açougueiro Bruno Morais, de 50 anos. Acostumado a longas jornadas, ele começou a perceber mudanças nos pés ao longo dos anos, com o calcanhar ficando mais grosso e o surgimento das rachaduras. “No fim do dia, até doía para andar, mas ignorei por muito tempo. Agora minha namorada me ensinou a cuidar melhor: passar um hidratante mais potente após o banho, não usar chinelo com frequência e trabalhar com sapatos confortáveis”, conta. Quem trabalha em pé sofre mais Não é coincidência: quem passa o dia em pé realmente tem mais chance de desenvolver rachaduras nos pés. Segundo a podóloga Simone Bonani, o problema está na pressão constante sobre os calcanhares. “O peso do corpo, somado ao atrito, favorece o espessamento da pele. Com o tempo, o ressecamento, aliado à carga contínua, leva às fissuras”, explica a profissional. No entanto, isso não acontece de uma hora para a outra. O processo é gradual e começa pelo ressecamento. Quanto mais ressecar, mais grossa a pele fica. É aí que surgem as rachaduras, que podem até mesmo sangrar e doer. Quando o problema deixa de ser estético Nem toda rachadura é igual. Além disso, em alguns casos, o quadro deixa de ser superficial e afeta o dia a dia da pessoa para além da estética. Os principais sinais de alerta são: fissuras profundas; dor ao caminhar; sangramento; vermelhidão; sensibilidade na região. Diante de tais situações, Simone Bonani recomenda procurar um profissional para evitar complicações. Isso porque ter um ou mais desses sintomas indica que a pele já perdeu sua função de barreira protetora. O que ajuda (ou piora) no dia a dia A boa notícia é que alguns cuidados simples fazem diferença, sobretudo para aqueles trabalhadores que, assim como o açougueiro Bruno Morais, não conseguem evitar longos períodos em pé. Vale apostar em: hidratar os pés todos os dias, principalmente após o banho; manter a pele sempre limpa e seca; evitar andar descalço; fazer a remoção de calosidades com um profissional. “O tipo de calçado também pesa muito. Sapatos confortáveis e com bom amortecimento ajudam a reduzir o impacto. Já modelos abertos ou muito rígidos tendem a piorar o quadro”, afirma a podóloga Simone. Por último, vale um ponto de atenção: nada de tentar remover a pele em casa com lâminas ou objetos cortantes. Essa prática pode agravar as fissuras e aumentar o risco de infecção, especialmente em pessoas com diabetes.














![<? $args['image_alt'] ?? '' ?>](https://www.baruel.com.br/wp-content/uploads/2026/01/banner-sabrina_558x300-n.png)